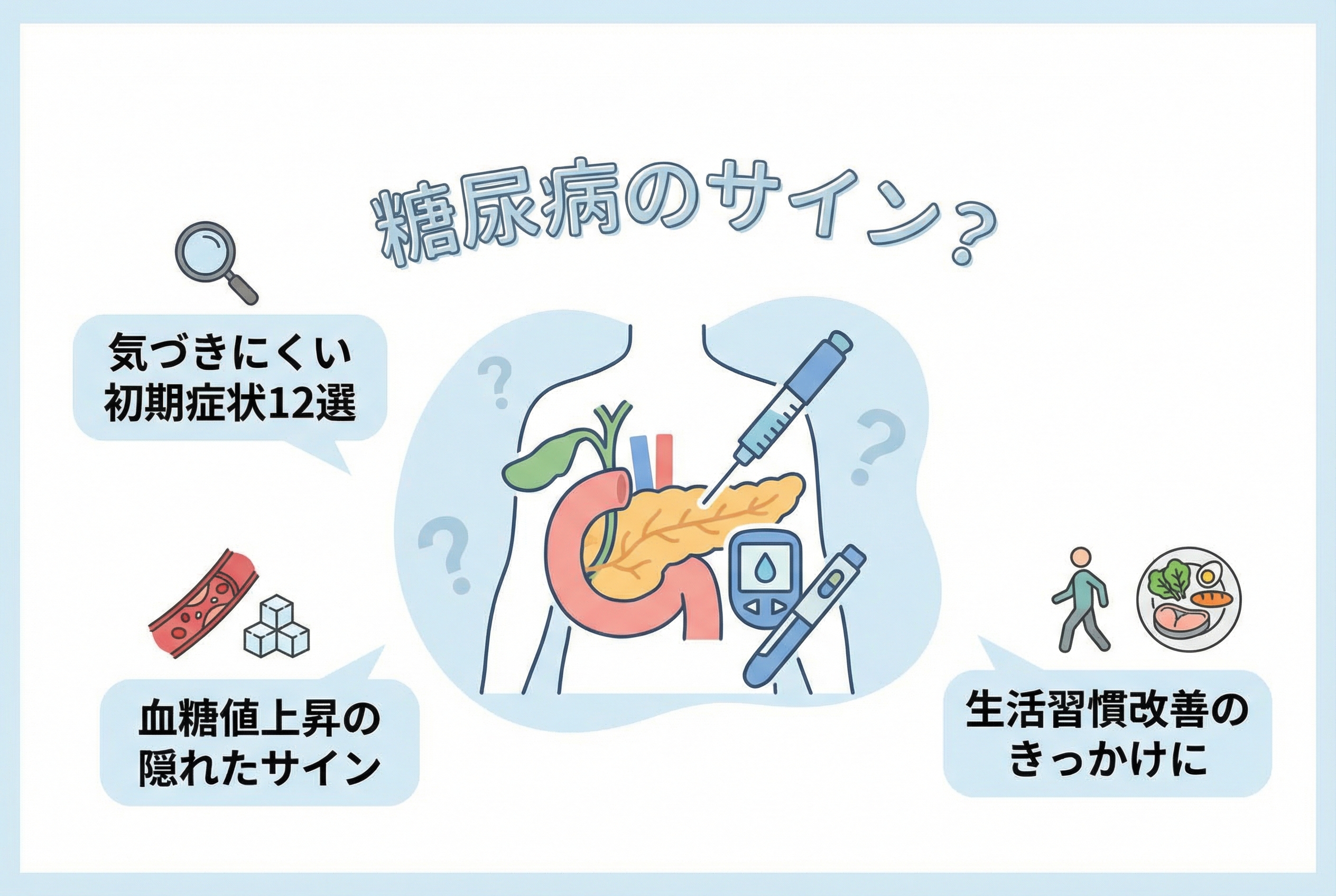
気づかない初期症状12選|糖尿病のサインとは?
「最近、なんとなく体がだるい」「疲れが抜けないのは年のせいかな」そう感じていませんか?「サイレントキラー」とも呼ばれる糖尿病は、初期の段階では自覚症状がほとんどなく、知らないうちに忍び寄る病気です。この静かなる病気を見過ごしてしまうと、心臓病や脳卒中、失明、腎不全といった深刻な合併症を引き起こす可能性があります。
しかし、恐れる必要はありません。早期にサインに気づき、適切なケアを始めることで、これまでの生活と変わらない充実した毎日を続けることができます。この記事では、見逃しがちな糖尿病の初期症状12選と、ご自身の体調変化を見極めるための大切なポイントを詳しく解説します。あなたの健康を守る第一歩を、ここから始めましょう。
見逃し厳禁!糖尿病の初期症状と隠れたサイン12選
糖尿病は、「サイレントキラー」、つまり「静かなる殺人者」とも呼ばれる病気です。その理由は、初期の段階では自覚症状がほとんどなく、病気がひそかに進行してしまうためです。多くの場合、「少し疲れただけかな」「年のせいかな」と感じてしまい、まさか糖尿病が始まっているとはなかなか気づきにくいものです。しかし、この病気は放っておくと、心臓病や脳卒中、失明、腎不全など、さまざまな重い合併症(がっぺいしょう:病気が進行して起こる別の病気)を引き起こす可能性があります。
早期に発見し、適切なケアを始めることができれば、将来の重い合併症を防ぎ、これまでと変わらない充実した生活を続けることが可能です。当院は糖尿病内科の専門医として、皆さまの健康を全力でサポートいたします。ご自身の体調の変化を見逃さず、一緒に早期発見のポイントを知っていきましょう。
なぜ気づきにくい?糖尿病の初期症状の特徴
糖尿病の初期症状が分かりにくい最大の理由は、症状がごく軽微で、時間をかけてゆっくりと進行していく点にあります。風邪のように急に高熱が出るわけでも、骨折のように激しい痛みを伴うわけでもありません。そのため、多くの方が「体調が少しすぐれないな」と感じても、それが糖尿病のサインだとは思いにくいのです。
主な特徴としては、以下の点が挙げられます。
-
自覚症状の少なさ: 血糖値がかなり高いレベルになるまで、はっきりとした症状が現れないことがほとんどです。私たちの体は、少しずつ高血糖の状態に慣れてしまい、異常を感じにくくなってしまいます。たとえば、ぬるま湯にゆっくりと浸かっていると、いつの間にか熱いお湯になっていることに気づかない、そのような感覚に近いかもしれません。
-
症状の非特異性(ひときとくせい): 初期に現れる症状は、「なんとなく体がだるい」「疲れやすい」といった、他の病気でも見られるような、特定の病気を指し示さないものです。そのため、日常生活の疲れや、加齢による変化と勘違いしてしまうことが多いのです。
-
進行の緩やかさ: 糖尿病は、血糖値が少しずつ上がっていく慢性疾患(まんせいしっかん:ゆっくりと進行する病気)です。急激な変化がないため、ご自身で体の変化に気づきにくい傾向があります。
近年、糖尿病、特に1型糖尿病の研究ではありますが、発症には、食事の内容や腸内細菌叢(ちょうないさいきんそう:お腹の中に住む様々な細菌の集まり)といった環境要因が深く関わっている可能性が注目されています。食事は腸内細菌叢の発達と構成を大きく左右する要因の一つであり、これが糖尿病のリスクや進行を調節する可能性のある因子として浮上しています。具体的には、腸内細菌叢は免疫調節代謝産物(めんえきちょうせつたいしゃさんぶつ:たとえば、体の調子を整える成分)を産生し、これらが私たちの免疫応答(めんえきおうとう:体が病原体などから身を守る反応)に直接影響を与えることが、研究で示されています。この複雑な体の仕組みを理解し、日々の生活全体を見直すことが、早期発見や予防につながると考えられます。ご自身の生活習慣を見直す良い機会と捉えて、一緒に改善していきましょう。
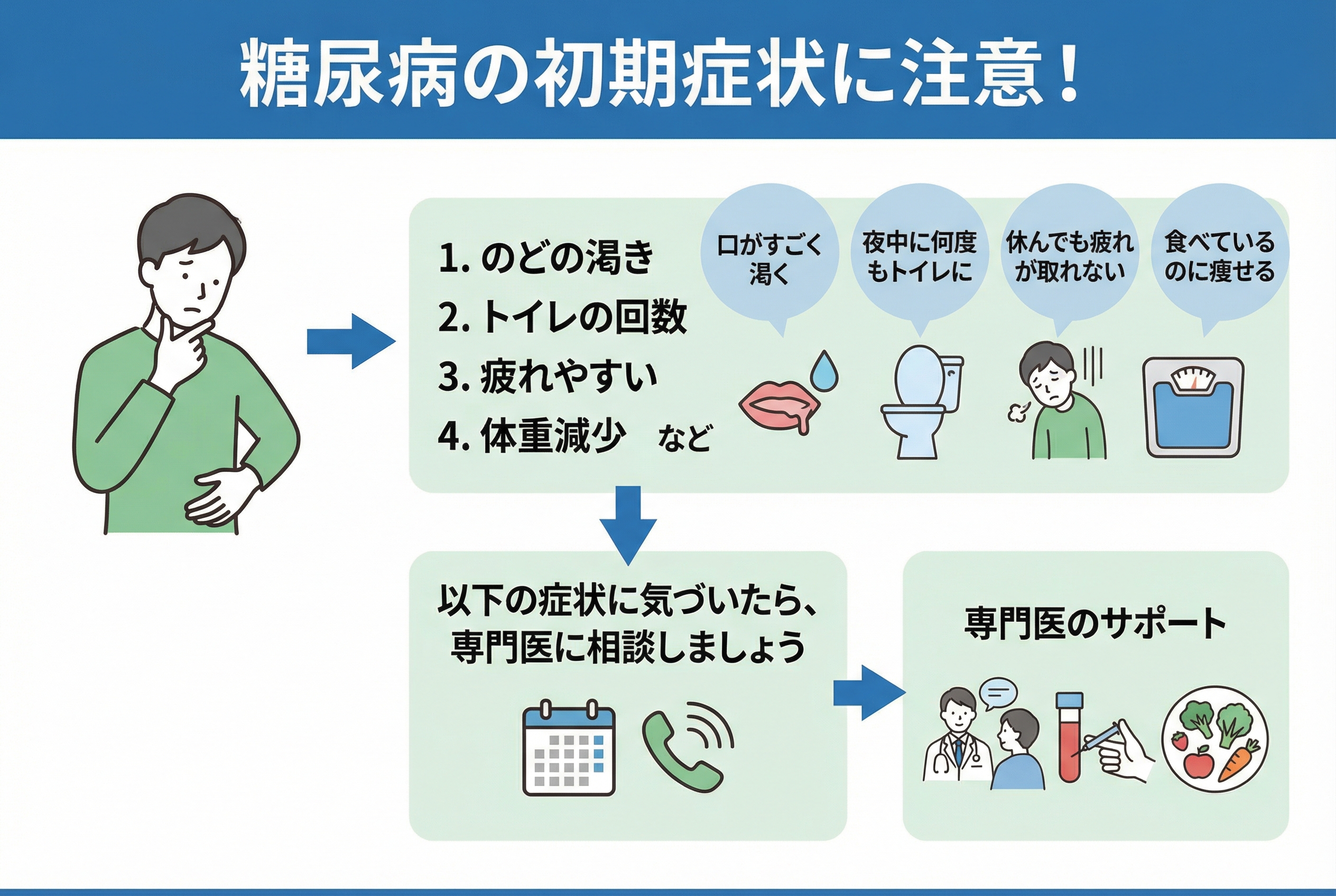
これがサイン!体の異変でわかる初期症状12例
糖尿病の初期は、ほとんど症状がないと言われるものの、それでも体は少しずつ変化のサインを出しています。普段の生活の中で、以下のような異変がないか、注意深く観察してみてください。
- のどが渇きやすい、水分をよく摂る
- 体内の糖分が増えると、血液の浸透圧(しんとうあつ:水分を吸い寄せる力)が高まり、血液が濃くなります。
- この濃くなった血液を薄めようとして、体が水分を欲するようになります。普段より頻繁に水分を摂りたくなったり、一度に飲む量が増えたりするなら、注意が必要です。
- トイレに行く回数が増える、尿の量が多い
- 増えすぎた糖分を尿として体外に排出しようと、腎臓が活発に働き、尿の量が増えます。
- その結果、トイレに行く回数も増えます。特に夜間、トイレに起きる回数が増えた場合は、注意が必要なサインかもしれません。
- 体がだるい、疲れやすい
- 食事で摂った糖分がエネルギーとしてうまく利用できないため、体の細胞がエネルギー不足に陥ります。
- 全身にだるさや疲労感を感じやすくなります。一晩寝ても疲れがとれない、日中の活動量が減ったと感じるなら、一度立ち止まって考えてみましょう。
- 体重が急に減る
- 糖分をエネルギーとして使えないため、体は脂肪や筋肉を分解してエネルギーを作り出そうとします。
- その結果、食事量は変わらないのに体重が減少することがあります。これは一見喜ばしい変化に思えるかもしれませんが、病気のサインである可能性もあります。
- 手足がしびれる、ピリピリする
- 高血糖が長く続くと、末梢神経(まっしょうしんけい:手足の先に広がる神経)にダメージを与えることがあります。
- これにより、手足の指先や足先から始まり、ピリピリとしたしびれや痛みを感じることがあります。左右両方の手足に現れるのが特徴です。
- 皮膚がかゆい
- 血糖値が高いと皮膚が乾燥しやすくなったり、細菌やカビが繁殖しやすい環境になったりします。
- 全身のかゆみを引き起こすことがあります。特に、保湿剤を使っても改善しない広範囲のかゆみには注意しましょう。
- 目がかすむ、視力が落ちた気がする
- 高血糖により目のレンズの役割をする水晶体(すいしょうたい)の浸透圧が変化し、一時的に視力が低下したり、かすんで見えたりすることがあります。
- メガネの度が急に合わなくなったと感じる場合も、この影響かもしれません。
- 傷が治りにくい、化膿(かのう)しやすい
- 血糖値が高いと免疫力(めんえきりょく:体を病原体から守る力)が低下し、傷が治りにくくなります。
- さらに、細菌やカビなどの感染症にかかりやすくなったり、一度かかると治りにくくなったりします。
- 立ちくらみやめまいが多い
- 糖尿病の合併症の一つに自律神経障害(じりつしんけいしょうがい)があり、血管を収縮させたり拡張させたりする血圧の調整がうまくいかなくなることがあります。
- これにより、急に立ち上がった際に血圧が下がりすぎて、立ちくらみが起きやすくなります。
- 性機能の低下
- 男性の場合、高血糖による血管や神経へのダメージが、勃起障害(ぼっきしょうがい)などの性機能の低下として現れることがあります。
- このような症状も、糖尿病のサインの一つとして認識しておくことが大切です。
- 歯周病や口内炎がひどくなる
- 口腔内(こうくうない:口の中)の環境も高血糖の影響を受けやすく、歯周病が悪化したり、口内炎が頻繁にできたりすることがあります。
- 歯茎の腫れや出血がひどくなる、口臭が気になるなどの変化も注意が必要です。
- 手足の冷えやむくみ
- 高血糖は血流を悪くすることがあり、体の末端(手足の先など)に十分な血液が届きにくくなることがあります。
- これにより、手足の冷えやむくみにつながることがあります。
これらの症状は、一つだけでなく複数当てはまる場合に、特に注意が必要です。ご自身の体の変化に気づいたら、「年のせいかな」と自己判断せずに、ぜひ一度専門医にご相談ください。
糖尿病と間違えやすい病気とその見分け方
糖尿病の初期症状は、他の病気の症状と似ていることも多いため、「これは糖尿病のサインかな?」と迷ってしまう方もいらっしゃるかもしれません。特に注意が必要な、間違えやすい病気とその見分け方のポイントをご紹介します。
| 糖尿病の初期症状例 | 似ている症状を持つ病気 | 見分け方のポイント “` これまでの記事の内容を参考に、今後についてご – 糖尿病の初期症状が分かりにくい最大の理由の一つに、生活習慣や食生活が大きく関わっていることが挙げられます。 – 腸内細菌叢(ちょうないさいんそう:お腹の中に住む様々な細菌の集まり)は、食事から受け取る栄養素や、私たちが日常的に摂取する食品添加物などに大きく影響を受け、そのバランスを崩すことがあります。 – この腸内環境の変化が、糖尿病の発症や進行のリスクを高める可能性が、近年の研究で示唆されています。 – 腸内細菌叢は、免疫調節代謝産物(たとえば、体の調子を整える成分)を産生し、これらが私たちの免疫応答(めんえきおうとう:体が病原体などから身を守る反応)に直接影響を与えることが、研究で示されています。 – つまり、腸内環境を健康に保つことは、糖尿病だけでなく、全身の健康にとっても非常に重要であるといえるでしょう。
これらの症状は、一つだけでなく複数当てはまる場合に、特に注意が必要です。ご自身の体の変化に気づいたら、「年のせいかな」と自己判断せずに、ぜひ一度専門医にご相談ください。
| 糖尿病の初期症状例 | 似ている症状を持つ病気 | 見分け方のポイント “`
見逃し厳禁!糖尿病の初期症状と隠れたサイン12選
糖尿病は、「サイレントキラー」、つまり「静かなる殺人者」とも呼ばれる病気です。初期の段階では、多くの場合、特別な自覚症状がほとんどなく、病気がひそかに進行してしまいます。そのため、「少し疲れただけかな」「年のせいかな」と感じてしまい、まさか糖尿病が始まっているとはなかなか気づきにくいものです。しかし、この病気は放っておくと、心臓病や脳卒中、失明、腎不全など、さまざまな重い合併症(がっぺいしょう:病気が進行して起こる別の病気)を引き起こす可能性があります。
早期に発見し、適切なケアを始めることができれば、将来の重い合併症を防ぎ、これまでと変わらない充実した生活を続けることが可能です。当院は糖尿病内科の専門医として、皆さまの健康を全力でサポートいたします。ご自身の体調の変化を見逃さず、一緒に早期発見のポイントを知っていきましょう。
なぜ気づきにくい?糖尿病の初期症状の特徴
糖尿病の初期症状が分かりにくい最大の理由は、症状がごく軽微で、時間をかけてゆっくりと進行していく点にあります。風邪のように急に高熱が出るわけでも、骨折のように激しい痛みを伴うわけでもありません。そのため、多くの方が「体調が少しすぐれないな」と感じても、それが糖尿病のサインだとは思いにくいのです。
主な特徴としては、以下の点が挙げられます。
-
自覚症状の少なさ: 血糖値がかなり高いレベルになるまで、はっきりとした症状が現れないことがほとんどです。私たちの体は、少しずつ高血糖の状態に慣れてしまい、異常を感じにくくなってしまいます。例えば、ぬるま湯にゆっくりと浸かっていると、いつの間にか熱いお湯になっていることに気づかない、そのような感覚に近いかもしれません。
-
症状の非特異性(ひときとくせい): 初期に現れる症状は、「なんとなく体がだるい」「疲れやすい」といった、他の病気でも見られるような、特定の病気を指し示さないものです。そのため、日常生活の疲れや、加齢による変化と勘違いしてしまうことが多いのです。
-
進行の緩やかさ: 糖尿病は、血糖値が少しずつ上がっていく慢性疾患(まんせいしっかん:ゆっくりと進行する病気)です。急激な変化がないため、ご自身で体の変化に気づきにくい傾向があります。
近年、糖尿病、特に1型糖尿病の研究ではありますが、発症には、食事の内容や腸内細菌叢(ちょうないさいきんそう:お腹の中に住む様々な細菌の集まり)といった環境要因が深く関わっている可能性が注目されています。食事は腸内細菌叢の発達と構成を大きく左右する要因の一つであり、これが糖尿病のリスクや進行を調節する可能性のある因子として浮上しています。
具体的には、腸内細菌叢は免疫調節代謝産物(めんえきちょうせつたいしゃさんぶつ:たとえば、体の調子を整える成分)を産生し、これらが私たちの免疫応答(めんえきおうとう:体が病原体などから身を守る反応)に直接影響を与えることが、研究で示されています。つまり、食事内容や腸内環境のバランスを健康に保つことが、糖尿病だけでなく、全身の健康にとっても非常に重要であるといえるでしょう。この複雑な体の仕組みを理解し、日々の生活全体を見直すことが、早期発見や予防につながると考えられます。ご自身の生活習慣を見直す良い機会と捉えて、一緒に改善していきましょう。
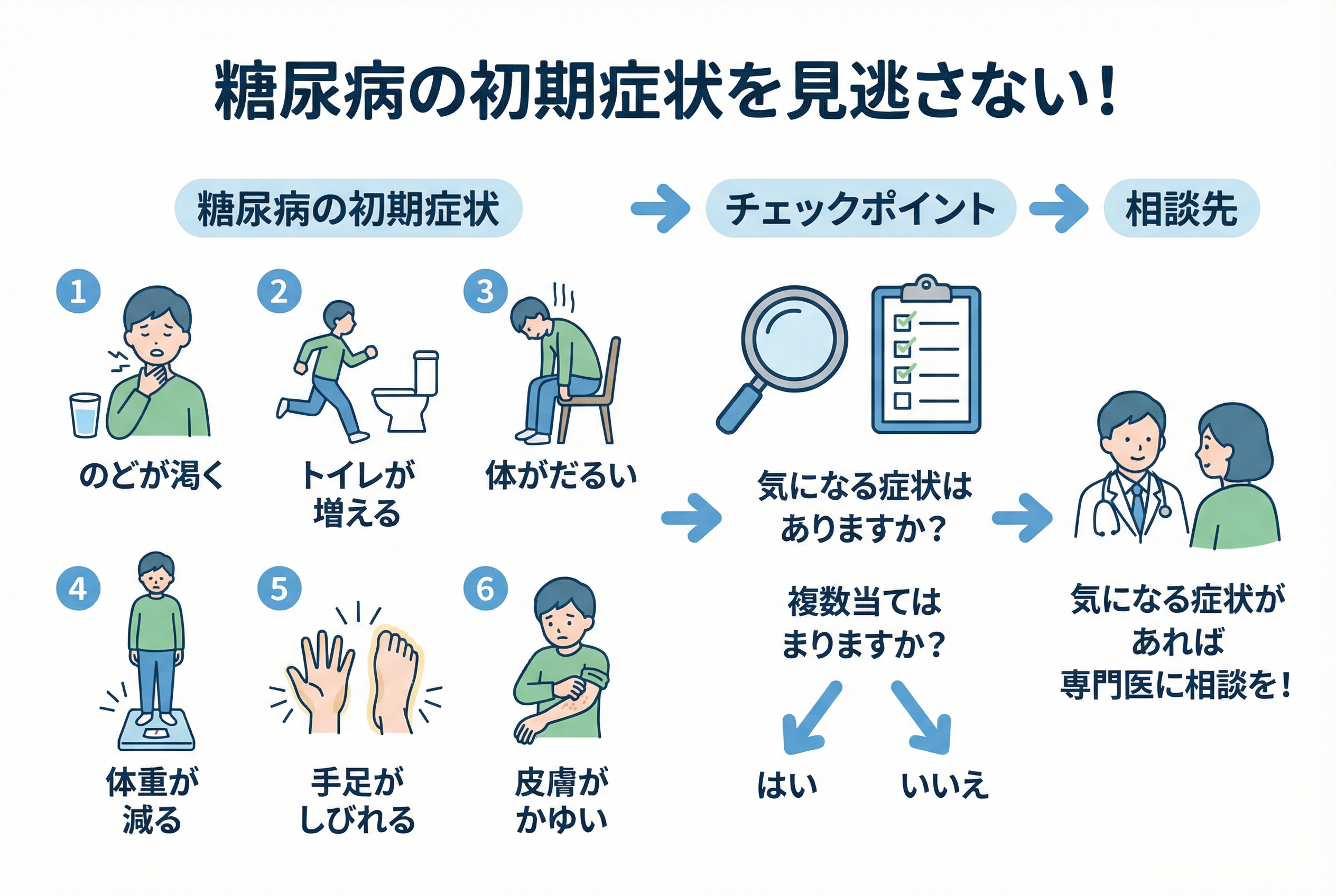
これがサイン!体の異変でわかる初期症状12例
糖尿病の初期は、ほとんど症状がないと言われるものの、それでも体は少しずつ変化のサインを出しています。普段の生活の中で、以下のような異変がないか、注意深く観察してみてください。
-
のどが渇きやすい、水分をよく摂る
- 体内の糖分が増えると、血液の浸透圧(しんとうあつ:水分を吸い寄せる力)が高まり、血液が濃くなります。
- この濃くなった血液を薄めようとして、体が水分を強く欲するようになります。普段より頻繁に水分を摂りたくなったり、一度に飲む量が増えたりするなら、注意が必要です。
-
トイレに行く回数が増える、尿の量が多い
- 増えすぎた糖分を尿として体外に排出しようと、腎臓が活発に働き、尿の量が増えます。
- その結果、トイレに行く回数も増えます。特に夜間、普段は起きないのに毎晩のようにトイレに起きるようになった場合は、注意が必要なサインかもしれません。
-
体がだるい、疲れやすい
- 食事で摂った糖分がエネルギーとしてうまく利用できないため、体の細胞がエネルギー不足に陥ります。
- 全身にだるさや疲労感を感じやすくなります。一晩寝ても疲れがとれない、日中の活動量が以前より減ったと感じるなら、一度立ち止まって考えてみましょう。
-
体重が急に減る
- 糖分をエネルギーとして使えないため、体は蓄えられた脂肪や筋肉を分解して、無理にエネルギーを作り出そうとします。
- その結果、食事量は変わらないのに、数ヶ月で数キログラムも体重が減少することがあります。これは一見喜ばしい変化に思えるかもしれませんが、病気のサインである可能性もあります。
-
手足がしびれる、ピリピリする
- 高血糖が長く続くと、末梢神経(まっしょうしんけい:手足の先に広がる神経)にダメージを与えることがあります。
- これにより、手足の指先や足先から始まり、ピリピリとしたしびれや痛みを感じることがあります。左右両方の手足に同時に現れるのが特徴です。
-
皮膚がかゆい
- 血糖値が高いと皮膚が乾燥しやすくなったり、細菌やカビが繁殖しやすい環境になったりします。
- 全身にかゆみを引き起こすことがあります。特に、保湿剤を使っても改善しない広範囲のかゆみや、特定の部位に繰り返しできるかゆみには注意しましょう。
-
目がかすむ、視力が落ちた気がする
- 高血糖により目のレンズの役割をする水晶体(すいしょうたい)の浸透圧が変化し、一時的に視力が低下したり、かすんで見えたりすることがあります。
- メガネの度が急に合わなくなったと感じる場合も、この影響かもしれません。数時間で視力が変動するようなら、特に注意が必要です。
-
傷が治りにくい、化膿(かのう)しやすい
- 血糖値が高いと免疫力(めんえきりょく:体を病原体から守る力)が低下し、傷が治りにくくなります。
- さらに、細菌やカビなどの感染症にかかりやすくなったり、一度かかると抗生物質を使っても治りにくくなったりします。
-
立ちくらみやめまいが多い
- 糖尿病の合併症の一つに自律神経障害(じりつしんけいしょうがい)があり、血管を収縮させたり拡張させたりする血圧の調整がうまくいかなくなることがあります。
- これにより、急に立ち上がった際に血圧が下がりすぎて、立ちくらみが起きやすくなります。体勢を変えるたびにふらつくようなら要注意です。
-
性機能の低下
- 男性の場合、高血糖による血管や神経へのダメージが、勃起障害(ぼっきしょうがい)などの性機能の低下として現れることがあります。
- このような症状も、糖尿病のサインの一つとして認識しておくことが大切です。体の変化に気づいたら、遠慮なく相談してください。
-
歯周病や口内炎がひどくなる
- 口腔内(こうくうない:口の中)の環境も高血糖の影響を受けやすく、歯周病が悪化したり、口内炎が頻繁にできたりすることがあります。
- 歯茎の腫れや出血が以前よりひどくなる、口臭が気になるなどの変化も注意が必要です。
-
手足の冷えやむくみ
- 高血糖は血流を悪くすることがあり、体の末端(手足の先など)に十分な血液や栄養が届きにくくなることがあります。
- これにより、手足の冷えやむくみにつながることがあります。特に夕方になると足がパンパンにむくむ、靴がきつく感じるなどの症状がある場合は注意が必要です。
これらの症状は、一つだけでなく複数当てはまる場合に、特に注意が必要です。「年のせいかな」と自己判断せずに、気になる症状があればぜひ一度専門医にご相談ください。
糖尿病と間違えやすい病気とその見分け方
糖尿病の初期症状は、他の病気の症状と似ていることも多いため、「これは糖尿病のサインかな?」と迷ってしまう方もいらっしゃるかもしれません。ここでは、特に注意が必要な、間違えやすい病気とその見分け方のポイントを、専門医の視点からご紹介します。
| 糖尿病の初期症状例 | 似ている症状を持つ病気 | 見分け方のポイント “`
見逃し厳禁!糖尿病の初期症状と隠れたサイン12選
糖尿病は、「サイレントキラー」、つまり「静かなる殺人者」とも呼ばれる病気です。初期の段階では、多くの場合、特別な自覚症状がほとんどなく、病気がひそかに進行してしまいます。そのため、「少し疲れただけかな」「年のせいかな」と感じてしまい、まさか糖尿病が始まっているとはなかなか気づきにくいものです。しかし、この病気は放っておくと、心臓病や脳卒中、失明、腎不全など、さまざまな重い合併症(がっぺいしょう:病気が進行して起こる別の病気)を引き起こす可能性があります。
早期に発見し、適切なケアを始めることができれば、将来の重い合併症を防ぎ、これまでと変わらない充実した生活を続けることが可能です。当院は糖尿病内科の専門医として、皆さまの健康を全力でサポートいたします。ご自身の体調の変化を見逃さず、一緒に早期発見のポイントを知っていきましょう。
なぜ気づきにくい?糖尿病の初期症状の特徴
糖尿病の初期症状が分かりにくい最大の理由は、症状がごく軽微で、時間をかけてゆっくりと進行していく点にあります。風邪のように急に高熱が出るわけでも、骨折のように激しい痛みを伴うわけでもありません。そのため、多くの方が「体調が少しすぐれないな」と感じても、それが糖尿病のサインだとは思いにくいのです。
主な特徴としては、以下の点が挙げられます。
-
自覚症状の少なさ: 血糖値がかなり高いレベルになるまで、はっきりとした症状が現れないことがほとんどです。私たちの体は、少しずつ高血糖の状態に慣れてしまい、異常を感じにくくなってしまいます。例えば、ぬるま湯にゆっくりと浸かっていると、いつの間にか熱いお湯になっていることに気づかない、そのような感覚に近いかもしれません。
-
症状の非特異性(ひときとくせい): 初期に現れる症状は、「なんとなく体がだるい」「疲れやすい」といった、他の病気でも見られるような、特定の病気を指し示さないものです。そのため、日常生活の疲れや、加齢による変化と勘違いしてしまうことが多いのです。
-
進行の緩やかさ: 糖尿病は、血糖値が少しずつ上がっていく慢性疾患(まんせいしっかん:ゆっくりと進行する病気)です。急激な変化がないため、ご自身で体の変化に気づきにくい傾向があります。
近年、糖尿病、特に1型糖尿病の研究ではありますが、発症には、食事の内容や腸内細菌叢(ちょうないさいきんそう:お腹の中に住む様々な細菌の集まり)といった環境要因が深く関わっている可能性が注目されています。食事は腸内細菌叢の発達と構成を大きく左右する要因の一つであり、これが糖尿病のリスクや進行を調節する可能性のある因子として浮上しています。
具体的には、腸内細菌叢は免疫調節代謝産物(めんえきちょうせつたいしゃさんぶつ:たとえば、体の調子を整える成分)を産生し、これらが私たちの免疫応答(めんえきおうとう:体が病原体などから身を守る反応)に直接影響を与えることが、研究で示されています。つまり、食事内容や腸内環境のバランスを健康に保つことが、糖尿病だけでなく、全身の健康にとっても非常に重要であるといえるでしょう。この複雑な体の仕組みを理解し、日々の生活全体を見直すことが、早期発見や予防につながると考えられます。ご自身の生活習慣を見直す良い機会と捉えて、一緒に改善していきましょう。
これがサイン!体の異変でわかる初期症状12例
糖尿病の初期は、ほとんど症状がないと言われるものの、それでも体は少しずつ変化のサインを出しています。普段の生活の中で、以下のような異変がないか、注意深く観察してみてください。
-
のどが渇きやすい、水分をよく摂る
- 体内の糖分が増えると、血液の浸透圧(しんとうあつ:水分を吸い寄せる力)が高まり、血液が濃くなります。
- この濃くなった血液を薄めようとして、体が水分を強く欲するようになります。普段より頻繁に水分を摂りたくなったり、一度に飲む量が増えたりするなら、注意が必要です。
-
トイレに行く回数が増える、尿の量が多い
- 増えすぎた糖分を尿として体外に排出しようと、腎臓が活発に働き、尿の量が増えます。
- その結果、トイレに行く回数も増えます。特に夜間、普段は起きないのに毎晩のようにトイレに起きるようになった場合は、注意が必要なサインかもしれません。
-
体がだるい、疲れやすい
- 食事で摂った糖分がエネルギーとしてうまく利用できないため、体の細胞がエネルギー不足に陥ります。
- 全身にだるさや疲労感を感じやすくなります。一晩寝ても疲れがとれない、日中の活動量が以前より減ったと感じるなら、一度立ち止まって考えてみましょう。
-
体重が急に減る
- 糖分をエネルギーとして使えないため、体は蓄えられた脂肪や筋肉を分解して、無理にエネルギーを作り出そうとします。
- その結果、食事量は変わらないのに、数ヶ月で数キログラムも体重が減少することがあります。これは一見喜ばしい変化に思えるかもしれませんが、病気のサインである可能性もあります。
-
手足がしびれる、ピリピリする
- 高血糖が長く続くと、末梢神経(まっしょうしんけい:手足の先に広がる神経)にダメージを与えることがあります。
- これにより、手足の指先や足先から始まり、ピリピリとしたしびれや痛みを感じることがあります。左右両方の手足に同時に現れるのが特徴です。
-
皮膚がかゆい
- 血糖値が高いと皮膚が乾燥しやすくなったり、細菌やカビが繁殖しやすい環境になったりします。
- 全身にかゆみを引き起こすことがあります。特に、保湿剤を使っても改善しない広範囲のかゆみや、特定の部位に繰り返しできるかゆみには注意しましょう。
-
目がかすむ、視力が落ちた気がする
- 高血糖により目のレンズの役割をする水晶体(すいしょうたい)の浸透圧が変化し、一時的に視力が低下したり、かすんで見えたりすることがあります。
- メガネの度が急に合わなくなったと感じる場合も、この影響かもしれません。数時間で視力が変動するようなら、特に注意が必要です。
-
傷が治りにくい、化膿(かのう)しやすい
- 血糖値が高いと免疫力(めんえきりょく:体を病原体から守る力)が低下し、傷が治りにくくなります。
- さらに、細菌やカビなどの感染症にかかりやすくなったり、一度かかると抗生物質を使っても治りにくくなったりします。
-
立ちくらみやめまいが多い
- 糖尿病の合併症の一つに自律神経障害(じりつしんけいしょうがい)があり、血管を収縮させたり拡張させたりする血圧の調整がうまくいかなくなることがあります。
- これにより、急に立ち上がった際に血圧が下がりすぎて、立ちくらみが起きやすくなります。体勢を変えるたびにふらつくようなら要注意です。
-
性機能の低下
- 男性の場合、高血糖による血管や神経へのダメージが、勃起障害(ぼっきしょうがい)などの性機能の低下として現れることがあります。
- このような症状も、糖尿病のサインの一つとして認識しておくことが大切です。体の変化に気づいたら、遠慮なく相談してください。
-
歯周病や口内炎がひどくなる
- 口腔内(こうくうない:口の中)の環境も高血糖の影響を受けやすく、歯周病が悪化したり、口内炎が頻繁にできたりすることがあります。
- 歯茎の腫れや出血が以前よりひどくなる、口臭が気になるなどの変化も注意が必要です。
-
手足の冷えやむくみ
- 高血糖は血流を悪くすることがあり、体の末端(手足の先など)に十分な血液や栄養が届きにくくなることがあります。
- これにより、手足の冷えやむくみにつながることがあります。特に夕方になると足がパンパンにむくむ、靴がきつく感じるなどの症状がある場合は注意が必要です。
これらの症状は、一つだけでなく複数当てはまる場合に、特に注意が必要です。「年のせいかな」と自己判断せずに、気になる症状があればぜひ一度専門医にご相談ください。
糖尿病と間違えやすい病気とその見分け方
糖尿病の初期症状は、他の病気の症状と似ていることも多いため、「これは糖尿病のサインかな?」と迷ってしまう方もいらっしゃるかもしれません。ここでは、特に注意が必要な、間違えやすい病気とその見分け方のポイントを、専門医の視点からご紹介します。
| 糖尿病の初期症状例 | 似ている症状を持つ病気 | 見分け方のポイント “`
早期発見がカギ!糖尿病の診断と治療の選択肢
健康診断で血糖値が高めと指摘されたり、ご自身の体の変化に不安を感じたりしていませんか?糖尿病は、初期段階では自覚症状が少ないため、気づきにくい病気です。しかし、早期に発見し、適切な治療を始めることが、将来の健康を守る上で何よりも大切です。私たちは、皆さんが抱える不安に寄り添い、糖尿病を乗り越えるためのサポートを専門医として提供しています。一緒に、早期発見の重要性を理解し、ご自身に合った治療の選択肢を見つけていきましょう。
血糖値が高めと指摘されたらすぐに行うこと
健康診断で血糖値の異常を指摘された場合、「自分は糖尿病かもしれない」と不安に感じるのは当然のことです。しかし、その不安を放置せず、速やかに次の行動に移ることが非常に重要です。
まず、すぐに医療機関を受診しましょう。特に、糖尿病内科の専門医がいるクリニックを選ぶことをおすすめします。専門医は、血糖値が高い原因を正確に診断し、個々の状態に応じた適切なアドバイスや治療計画を提案できます。
医療機関では、以下のような具体的なアドバイスを受けることができます。
- 現在の生活習慣の見直し
- 食事内容や運動習慣について、より詳しい問診が行われます。
- 専門医や管理栄養士から、血糖値をコントロールするための具体的な食事の取り方や、無理なく続けられる運動方法について指導を受けることができます。
- 追加の検査の検討
- 血糖値の指摘だけでは糖尿病と確定できません。
- より詳しい検査を行い、糖尿病であるか、あるいは糖尿病予備群(境界型糖尿病)であるかを判断します。
- 自己管理のサポート
- 血糖値の管理は日々の生活と密接に関わっています。
- 当院では、採血不要で手軽に血糖変動を把握できる連続血糖測定器(リブレ)の導入など、患者さんの負担を減らしながら、ご自身の血糖値をより深く理解し、自己管理をサポートする体制を整えています。
不安を一人で抱え込まず、私たち専門医と一緒に、次のステップへと進んでいきましょう。
採血不要で患者負担が少ない連続血糖測定器(リブレ)とは
「採血は苦手」「毎日針を刺すのは痛い」と感じる方もいらっしゃるかもしれません。そうした患者さんの負担を軽減し、より手軽に血糖値を管理するために、当院では連続血糖測定器(リブレ)を導入しています。
リブレとは、二の腕に小さなセンサーを装着するだけで、最長14日間、24時間継続して間質液中(かんしつえきちゅう:細胞と細胞の間にある体液)のブドウ糖濃度を測定できる医療機器です。間質液中のブドウ糖濃度は、血糖値とほぼ同じように変動します。
この機器を使うことには、多くのメリットがあります。
- 痛みが少ない
- センサーの装着時にチクっとする程度で、その後の痛みはほとんどありません。
- 日常的な採血が不要になるため、採血への心理的負担が大きく軽減されます。
- いつでも手軽に測定
- センサーの上から専用のリーダーやスマートフォンをかざすだけで、いつでも現在のブドウ糖濃度を確認できます。
- 食事の前や運動の後など、気になる時にすぐにチェックできる手軽さが魅力です。
- 血糖変動の全体像を把握
- 一日を通してブドウ糖濃度がどのように変化しているのか、グラフで視覚的に確認できます。
- 食後の急激な上昇(血糖値スパイク)や、就寝中の変動なども分かり、ご自身の体の反応を深く理解することにつながります。
- これまでの点での測定ではわからなかった、血糖値の波を把握できます。
- 治療へのモチベーション向上
- ご自身の食事や運動がブドウ糖濃度にどう影響するかをリアルタイムで知ることで、「これならやれる」という気持ちが湧き、生活習慣改善のモチベーションにもつながります。
- 「この食事だと血糖値が上がる」「この運動だと下がる」といった具体的な変化がわかるため、具体的な目標設定にも役立ちます。
リブレは、これまでの血糖測定の概念を変え、患者さんがより積極的に治療に参加できるようサポートする画期的なツールです。当院で、リブレを体験し、新しい血糖管理を始めてみませんか。
専門医が解説!糖尿病の診断基準と検査方法
糖尿病と診断されるには、いくつかの明確な基準と検査が必要です。健康診断で血糖値が高めと指摘されても、すぐに糖尿病と決まるわけではありません。正確な診断のために、私たちは専門的な検査と判断を行います。
主な診断基準と検査方法は以下の通りです。
- HbA1c(ヘモグロビン・エーワンシー)検査
- これは、過去1~2ヶ月間の平均的な血糖の状態を示す数値です。
- 赤血球の中にあるヘモグロビンというタンパク質にブドウ糖がどれくらい結合しているかを調べます。
- 食事の影響を受けにくいため、糖尿病の診断や治療の管理に非常に重要な指標となります。
- 一般的に、HbA1cが6.5%以上の場合、糖尿病が強く疑われます。
- 血糖値検査
- 空腹時血糖値
- 10時間以上絶食した後に測定する血糖値です。
- 126mg/dL以上の場合、糖尿病が疑われます。
- 夜間の血糖値が適切にコントロールされているかを確認する検査です。
- 随時血糖値
- 食事の時間に関係なく測定する血糖値です。
- 典型的な糖尿病症状(口の渇き、多飲、多尿、体重減少など)がある場合に、200mg/dL以上であれば糖尿病と診断されます。
- 食事や体調に左右されやすい数値ですが、症状がある場合には診断のきっかけとなります。
- 空腹時血糖値
- 75g経口ブドウ糖負荷試験(OGTT)
- これは、糖尿病の早期発見に特に有効な検査です。
- 空腹時に75gのブドウ糖が入った水を飲み、その後30分、1時間、2時間後に血糖値を測定します。
- ブドウ糖を摂取した後の血糖値の上がり方や下がり方を見ることで、インスリン(血糖値を下げるホルモン)の働き具合を詳しく評価できます。
- 特に、食後の血糖値の急激な上昇(血糖値スパイク)が見られる場合など、糖尿病予備群(境界型糖尿病)の段階で異常を検出できることがあります。
- ブドウ糖摂取2時間後の血糖値が200mg/dL以上の場合、糖尿病と診断されます。
これらの検査結果を総合的に判断し、糖尿病か、あるいは糖尿病予備群(境界型糖尿病)かを診断します。当院の専門医は、これらの検査結果を丁寧に説明し、患者さんがご自身の状態を理解できるようサポートしますので、ご安心ください。
糖尿病の治療法とあなたに合った選択肢
糖尿病の治療は、一人ひとりの患者さんの病状や生活スタイルに合わせて「個別化された戦略」を立てることが非常に重要です。最近の医学研究(例:食事、腸内細菌叢(ちょうないさいきんそう)、免疫恒常性(めんえきこうじょうせい:免疫システムのバランス)の間の複雑な相互作用が糖尿病に影響を与える可能性を示唆する論文)でも、患者さんの個別の状況に応じたアプローチの重要性が強調されています。私たちは、皆さんと一緒に最適な治療法を見つけることを大切にしています。
特に、食事は腸内細菌叢の発達と構成を大きく左右する要因の一つです。腸内細菌叢は、私たちの体の調子を整える成分(免疫調節代謝産物)を産生し、それが免疫応答に直接影響を与えることが示されています。つまり、健康的な食生活を通じて腸内環境を整えることは、糖尿病の予防や治療、そして合併症の遅延に繋がる可能性があり、個別化された治療戦略において非常に重要な要素となります。
治療の柱は大きく分けて以下の通りです。
- 食事療法
- 血糖値をコントロールするための基本です。
- 食べる物の種類や量、食べるタイミングなどを見直し、栄養バランスの取れた食事を心がけます。
- 専門の管理栄養士が、患者さんの食生活やライフスタイルに合わせた具体的なアドバイスを提供します。
- 無理なく継続できるような、個別の食事計画を一緒に考えます。
- 運動療法
- 適度な運動は、インスリンの働きを良くし、血糖値を下げる効果があります。
- ウォーキングや軽いジョギング、筋力トレーニングなど、無理なく続けられる運動を見つけることが大切です。
- 日常生活に運動を取り入れる工夫や、効果的な運動方法について具体的なアドバイスをいたします。
- 薬物療法
- 食事療法や運動療法だけでは血糖値のコントロールが難しい場合に、薬の力を借ります。
- 飲み薬
- 血糖値を下げるさまざまな種類の薬があります。
- インスリンの分泌を促す薬、インスリンの効きを良くする薬、糖の吸収を遅らせる薬、尿から糖を排出する薬など、患者さんの状態や合併症の有無に合わせて選びます。
- GLP-1受容体作動薬
- これは、インスリンの分泌を促進し、胃の動きを緩やかにすることで食後の血糖上昇を抑える注射薬です。
- 体重減少効果も期待できる場合があります。
- ペン型で自己注射が可能で、週に1回など、投与回数が少ないタイプもあり、患者さんの負担を減らせる選択肢です。
- インスリン注射
- 体内でインスリンがほとんど分泌されない場合や、他の治療法で効果が得られない場合に、体外からインスリンを補う治療法です。
- 新しいインスリン製剤は、効き方が多様で、患者さんの生活リズムに合わせやすくなっています。
- 飲み薬
- 食事療法や運動療法だけでは血糖値のコントロールが難しい場合に、薬の力を借ります。
当院では、専門医が患者さんの現在の状態、ライフスタイル、合併症の有無などを総合的に判断し、新しい知見を取り入れながら、一人ひとりに合わせた治療計画を提案いたします。不安なことや気になることは何でもご相談ください。
糖尿病の早期治療が重症化を防ぐ理由とメリット
糖尿病と診断されても「まだ症状がないから大丈夫」と考えてしまう方もいるかもしれません。しかし、糖尿病は自覚症状がなくても、血管にダメージを与え続けている病気です。この目に見えないダメージが、やがて様々な「合併症」を引き起こし、重症化につながるのです。だからこそ、早期に治療を開始することが、皆さんの未来の健康を守る上で非常に大きなメリットとなります。
早期治療が重症化を防ぐ主な理由は以下の通りです。
- 合併症の予防
- 糖尿病の代表的な合併症には、網膜症(もうまくしょう:失明のリスク)、腎症(じんしょう:透析が必要になるリスク)、神経障害(しんけいしょうがい:手足のしびれや痛み)などがあります。
- さらに、心筋梗塞や脳卒中といった命に関わる病気のリスクも高まります。
- 早期に血糖値を良好にコントロールすることで、これらの合併症の発症や進行を大幅に遅らせることができます。
- 体の負担の軽減
- 糖尿病が進行してから治療を始めるよりも、初期の段階で介入する方が、薬の種類や量、治療の負担が少なく済みます。
- また、血糖値のコントロールが安定することで、倦怠感や疲れやすさといった不快な症状も改善されやすくなります。
- 治療に伴う精神的な負担も軽減される傾向があります。
- 健康寿命の延伸
- 早期に適切な治療を行うことで、合併症なく健康な状態を長く保ち、活動的な生活を続けることができます。
- これは「健康寿命」を延ばすことにつながり、人生の質(QOL:生活の質)の向上に直結します。
- 好きなことを長く楽しめる毎日を過ごすことができます。
- 「寛解」の可能性
- 糖尿病の初期段階、特に糖尿病予備群や軽症の段階であれば、生活習慣の改善や早期の薬物療法によって、血糖値が正常範囲に戻り、薬が不要になる「寛解(かんかい)」状態を目指せる可能性もあります。
- これは完治とは少し異なりますが、限りなく健康に近い状態を維持できるということです。
- 病気と診断されても希望を持つことができる、大切な可能性です。
私たちは、皆さんが糖尿病と上手に付き合い、充実した日々を送れるよう、早期からの治療を全力でサポートいたします。一緒に合併症のリスクを低減し、健康な未来を築いていきましょう。
糖尿病をコントロールする生活習慣と専門クリニックの活用法
糖尿病は、日々の生活習慣と深く結びついた病気です。診断された方も、健康診断で血糖値が高めと指摘された方も、生活習慣を見直すことはとても大切な第一歩となります。しかし、「何をどうすれば良いのか」と一人で悩んでしまうこともあるかもしれません。どうぞご安心ください。私たちは、皆さんが糖尿病と上手に付き合い、より健やかな毎日を送れるよう、一緒に改善していきましょう。専門的な知識と温かいサポートで、皆さんの生活習慣改善を全力で支えます。
血糖値を安定させるための食事療法とレシピ例
血糖値を安定させるための食事療法は、単なる食事制限ではありません。それは、生涯にわたって続けられる「バランスの取れた食生活」を身につけることです。私たちが毎日口にする食事は、体を作る大切な要素であり、腸内環境にも大きな影響を与えます。
近年、食事と腸内細菌叢(ちょうないさいきんそう:お腹の中に住む様々な細菌の集まり)の関係が、糖尿病のリスクや進行に関与している可能性が注目されています。最新の研究では、食事が腸内細菌叢の発達と構成を大きく左右することが示されています。さらに、腸内細菌叢が免疫調節代謝産物(めんえきちょうせつたいしゃさんぶつ:たとえば、体の調子を整える成分)を産生し、これらが私たちの免疫応答(めんえきおうとう:体が病原体などから身を守る反応)に直接影響を与えることが分かっています。この複雑な相互作用を理解し、健康的な食生活を通じて腸内環境を整えることが、糖尿病の予防や治療において非常に重要であるといえるでしょう。
具体的な食事のポイントは次の通りです。
- バランスの取れた食事: 炭水化物、たんぱく質、脂質を偏りなく摂ることが基本です。 特に、炭水化物は血糖値に直結するため、量と質を意識しましょう。
- 食物繊維を意識して摂る: 野菜、海藻、きのこ類などに豊富な食物繊維は、腸内細菌叢のバランスを整えます。 また、血糖値の急激な上昇(血糖値スパイク)を抑える効果も期待できます。 毎食、手のひら一杯分の野菜を摂ることを目標にしてください。
- 食べる順番を工夫する: 食事の際には、まず野菜や海藻類から食べ始めましょう。 次に肉や魚などのたんぱく質を摂り、最後に主食(炭水化物)を食べる「ベジタブルファースト」は、血糖値の急上昇を穏やかにする効果が期待できます。
- 主食の選び方を見直す: 白米や食パンなど精製された炭水化物は、血糖値が上がりやすい傾向があります。 玄米や雑穀米、ライ麦パンなど、食物繊維が豊富でGI値(血糖値の上がりやすさを示す指標)が低いものを選びましょう。 全粒粉のパスタや蕎麦などもおすすめです。
- 間食は賢く選ぶ: 甘いお菓子や清涼飲料水は、血糖値を急激に上げてしまいます。 間食を摂るなら、無糖ヨーグルト、ナッツ(無塩)、少量なら果物などが良いでしょう。 一日の総摂取カロリーも意識してください。
一例として、和食は野菜や魚を中心とした献立が多く、栄養バランスが取りやすい特徴があります。主食は玄米、主菜は焼き魚、副菜に旬の野菜を使ったおひたしや具だくさんの味噌汁といった組み合わせは、食物繊維も豊富で、無理なく続けやすいでしょう。ご自身の生活スタイルに合わせた食事療法を見つけるために、管理栄養士の専門的なアドバイスを受けることも大変有効です。私たち専門医も、最新の知見に基づき、個別化された食事計画を一緒に考え、サポートいたします。
無理なく続けられる効果的な運動習慣と注意点
運動は、糖尿病の血糖コントロールに非常に効果的な方法の一つです。体を動かすことで、血液中の糖を筋肉がエネルギーとして効率良く消費するようになります。これにより血糖値が下がるだけでなく、インスリン(血糖値を下げるホルモンのこと)の働きも改善されます。大切なのは、急に激しい運動を始めるのではなく、無理なく毎日続けられる習慣にすることです。
糖尿病の改善に効果的な運動には、大きく分けて「有酸素運動」と「レジスタンス運動(筋力トレーニング)」があります。
- 有酸素運動: ウォーキング、ジョギング、水泳、サイクリングなどが代表的です。 これらは心肺機能を高め、全身の血糖値を下げる効果が期待できます。
- おすすめの運動量: 毎日30分程度のウォーキングを目標に、少し息が弾むくらいのペースで歩きましょう。 週に3回以上、まとめて行うのも良い方法です。 例えば、仙川駅周辺を軽く散歩したり、駅からクリニックまで歩いてみたりするのも良いでしょう。
- レジスタンス運動(筋力トレーニング): スクワットや腕立て伏せ、ダンベル体操などが含まれます。 筋肉量が増えることで、安静時にも糖を消費しやすい体になります。
- おすすめの運動量: 週に2~3回、大きな筋肉(太もも、お腹、背中など)を意識して無理のない範囲で行いましょう。 例えば、椅子を使ったスクワットや、壁を使った腕立て伏せなど、自宅で簡単にできる運動から始めるのも良い方法です。
運動を行う際の注意点もいくつかあります。まず、糖尿病の薬を服用している方が空腹時に運動すると、低血糖(血糖値が下がりすぎること)を起こす可能性がありますので、避けるようにしてください。運動前後に血糖値を測り、補食の必要性を検討することも大切です。また、運動前後の水分補給も忘れずに行いましょう。もし、高血圧や心臓病、目の合併症(網膜症など)がある場合は、運動の種類や強度について事前に医師に相談することが非常に重要です。自己判断せずに、専門医と一緒に、あなたの体調やライフスタイルに合った、安全で効果的な運動プランを見つけていきましょう。
家族の健康も守る!糖尿病の予防と遺伝への備え
糖尿病は、遺伝的な要因と日々の生活習慣の要因が複雑に絡み合って発症する病気です。ご家族に糖尿病の方がいる場合、「自分も発症するのではないか」と心配になることもあるでしょう。確かに、糖尿病になりやすい体質が遺伝することはありますが、だからといって必ずしも発症するわけではありません。むしろ、家族で共有している食生活や運動習慣といったライフスタイルが、発症に大きく影響することが多いのです。
特に、ご家族の食事内容は、腸内細菌叢の発達や構成にも共通の影響を与える可能性があります。健康的な食生活を家族で共有することは、個人のみならず家族全体の腸内環境を良好に保ち、糖尿病の発症リスクを減らすことにもつながると考えられます。
ご家族みんなで糖尿病を予防するためのポイントをご紹介します。
- 健康的な食生活を共有する: 家族みんなで野菜をたくさん摂り、バランスの取れた食事を心がけましょう。 薄味を基本に、加工食品や外食の頻度を減らすことも大切です。 一緒に料理をする機会を増やし、健康的な食習慣を自然と身につけましょう。
- 一緒に体を動かす習慣を作る: 散歩や軽いスポーツ、自宅でのストレッチなど、家族で楽しめる運動を日常に取り入れることで、自然と活動量が増えます。 これにより、血糖値のコントロールにも役立ち、糖尿病の予防につながります。
- 定期的な健康診断の受診: 家族みんなで定期的に健康診断を受け、自身の血糖値やコレステロール値などを把握しましょう。 特に、40歳を過ぎたら年に一度は検診を受けることをおすすめします。 早期に異常を発見し、対応することで重症化を防げます。
- ストレス管理: ストレスは血糖値に影響を与えることがあります。 家族でコミュニケーションを取り、お互いのストレスを軽減するサポートも大切です。 時には専門機関の力を借りることも検討しましょう。
「遺伝だから仕方ない」と諦めるのではなく、ご家族みんなで健康的な生活習慣を実践することが、糖尿病の発症リスクを減らすことに直結します。もし、ご家族の中に糖尿病の方がいて不安な場合は、専門医に相談して、具体的な予防策についてアドバイスをもらいましょう。早期にリスクを把握し、対策を始めることで、ご家族の健康を守り、将来への備えをすることができます。
仙川駅徒歩1分!土日・夜間も診療の専門クリニック
糖尿病の治療は、継続的な通院と専門的な管理が非常に大切です。当クリニックは、仙川駅から徒歩1分という大変便利な立地にあります。お仕事帰りや学校帰り、お買い物のついでにも気軽に立ち寄っていただけます。さらに、平日の夜間19時まで、そして土曜日・日曜日も診療を行っておりますので、お忙しい方でもご自身のライフスタイルに合わせて通院しやすい環境です。
当クリニックには、糖尿病・甲状腺・内分泌の専門医が複数在籍しており、皆さんに専門性の高い、質の良い診療を提供しています。最新の医療情報に基づいた診断と治療計画を立て、一人ひとりの状態に合わせたきめ細やかなサポートを心がけています。
- 専門医による高度な治療: 糖尿病は専門的な知識と経験が必要な病気です。 当院では、経験豊富な専門医が、最新の知見に基づいて適切な診断と治療を行います。 複雑な病態や合併症のリスクも総合的に評価し、最適な治療法をご提案します。
- 低負担な検査で日々の血糖変動を把握: 当院では、採血不要の連続血糖測定器(リブレ)も導入しており、患者さんの身体的な負担をできるだけ軽減しながら、日々の血糖変動を詳細に把握することができます。 これは、これまでの点での測定ではわからなかった、血糖値の波を把握でき、糖尿病の診断や治療効果の確認において非常に有用なツールです。
- 通いやすい環境で治療を継続: 駅チカで、土日・夜間も診療しているため、定期的な受診を継続しやすく、治療の中断を防ぎます。 治療の継続は、合併症予防や血糖コントロールの安定化に不可欠です。
糖尿病の治療は長期にわたることが多いため、通いやすく、信頼できるクリニックを見つけることが何よりも重要です。どうぞお気軽にご来院いただき、私たちの専門的なサポートをご活用ください。一緒に病気をコントロールし、安定した毎日を目指しましょう。
ご自宅で安心の医療を!訪問診療・在宅医療のすすめ
ご病気の進行や体力の低下により、クリニックへの通院が難しくなる方もいらっしゃいます。そのような場合でも、安心して医療を受けられるように、当クリニックでは訪問診療や在宅医療に力を入れています。住み慣れたご自宅で、専門医による質の高い医療を受けられるのが訪問診療の大きなメリットです。
訪問診療では、定期的に医師や看護師がご自宅を訪問し、診察や治療、療養上のご相談に応じます。糖尿病の患者さんにとっては、以下のような多くのメリットがあります。
- 通院の負担を大幅に軽減: 足腰が不自由な方や、ご家族の付き添いが難しい方でも、通院の手間なく診察を受けられます。 体調がすぐれない日でも、ご自宅で安心して医療を受けられるため、治療の中断を防ぐことにもつながります。
- ご自宅でのきめ細やかなケア: ご自宅での生活状況を把握しながら、その方に合った食事指導や運動のアドバイスなど、より実践的なサポートが可能です。 例えば、普段の食卓を見せていただき、具体的な食材の選び方や調理法の工夫をお伝えすることもできます。
- 24時間対応体制で緊急時も安心: 体調が急変した場合など、緊急時には24時間体制で対応いたしますので、夜間や休日でも安心してお過ごしいただけます。 突然の不安にも迅速に対応できる体制を整えています。
- 多職種連携による包括的サポート: 地域の薬剤師、訪問看護師、ケアマネージャーなどと密に連携し、皆さんの生活全体を支えるチーム医療を提供します。 糖尿病の管理だけでなく、日々の生活の質(QOL)向上にも貢献します。
- ご家族の安心感: ご自宅での療養はご家族にとっても安心感につながります。 医師が直接、ご家族のご相談にも応じ、介護の負担軽減や情報提供を行います。 ご家族が安心して患者さんを支えられるよう、多角的にサポートいたします。
「住み慣れた場所で、自分らしく過ごしたい」という思いを大切にしながら、専門的な医療と手厚いサポートを提供いたします。糖尿病を抱えながらも、充実した生活を送れるよう、私たちがお手伝いさせていただきます。訪問診療や在宅医療について、少しでもご興味がありましたら、どうぞお気軽にクリニックにご相談ください。
まとめ
「サイレントキラー」とも呼ばれる糖尿病は、初期症状がほとんどなく、知らず知らずのうちに進行してしまいます。 しかし、今回ご紹介した12の体のサインは、あなたの健康を守る大切なSOSかもしれません。 「年のせいかな」「少し疲れただけ」と自己判断せず、少しでも気になる症状があれば、ぜひ一度専門医にご相談ください。
早期に発見し、適切なケアを始めることができれば、将来の重い合併症を防ぎ、これまでと変わらない充実した生活を続けることが可能です。 当院では、専門医が一人ひとりに寄り添い、採血不要のリブレなどを用いて、あなたの生活スタイルに合わせた最適な治療法を一緒に見つけていきます。 まずは気軽にご相談くださいね。
参考文献
- Girdhar K, Dedrick S, Rhodes L, Kim D, Powis A, Mahon C, Chapdelaine H, Obaid L, McNamara M, Altindis E. Diet, gut microbiome, and type 1 diabetes: from risk to translational opportunity. Gut microbes 18, no. 1 (2026): 2614039.