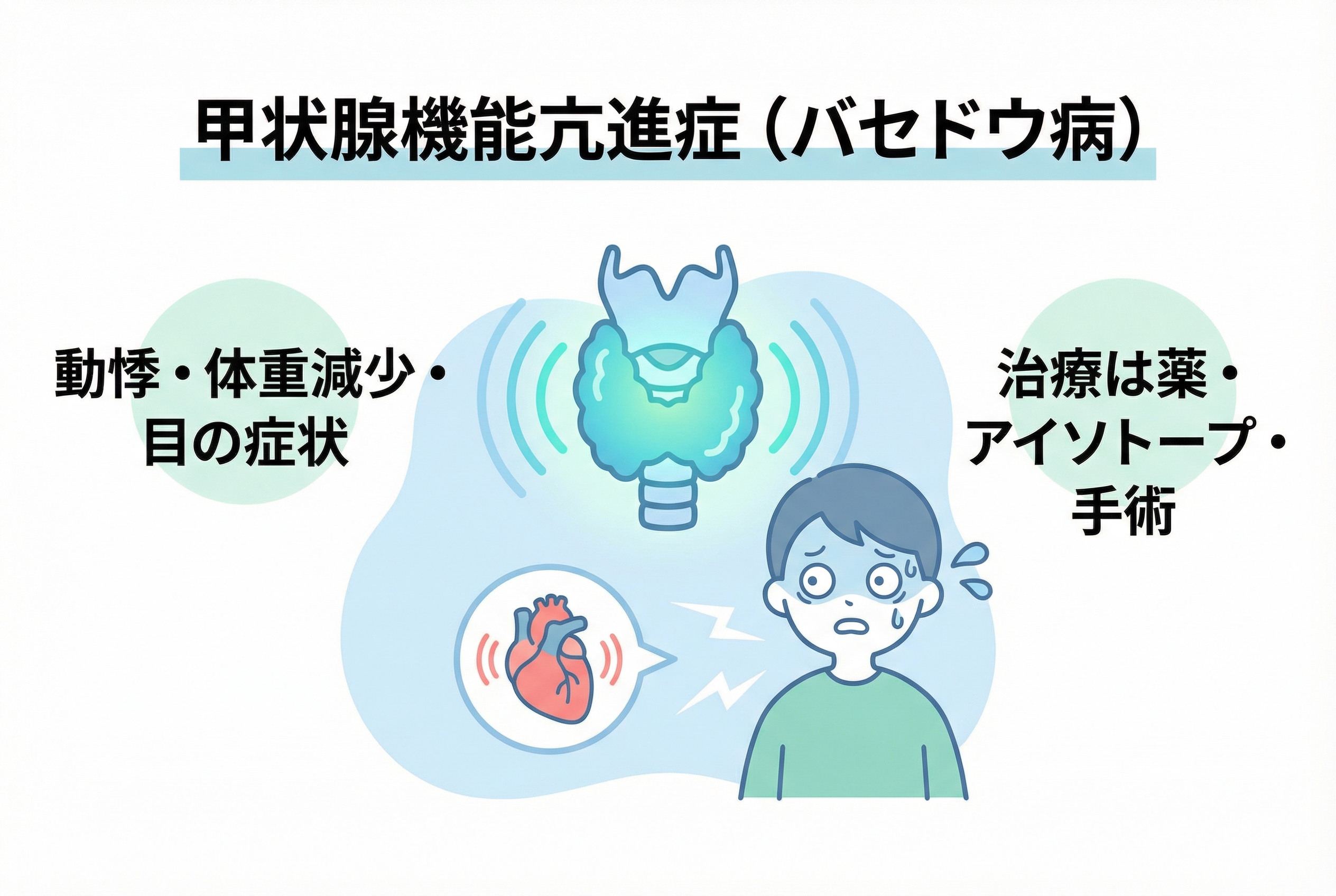
甲状腺機能亢進症(バセドウ病)の症状と治療とは?専門医が徹底解説
「なんだか最近、疲れやすい」「理由もなくイライラしてしまう」。その心身の不調、もしかしたら性格や年齢のせいではなく、甲状腺ホルモンのバランスが乱れる「バセドウ病」のサインかもしれません。バセドウ病は特に20~40代の女性に多く、免疫の異常によって全身の代謝が常に全力疾走しているような状態になる病気です。
当院の調査では患者様の約70%が「疲れやすさ」を訴え、動悸や体重減少、集中力の低下など症状は多岐にわたります。しかし、これらのサインは他の不調と間違われやすく、ご自身では気づきにくいことも少なくありません。
この記事では専門医が、あなたの体が出しているSOSを見逃さないための症状チェックリストから、ご自身のライフプランに合わせた最適な治療法の選び方まで徹底解説します。正しい知識で不安を解消し、あなたらしい毎日を取り戻すための一歩を踏み出しましょう。
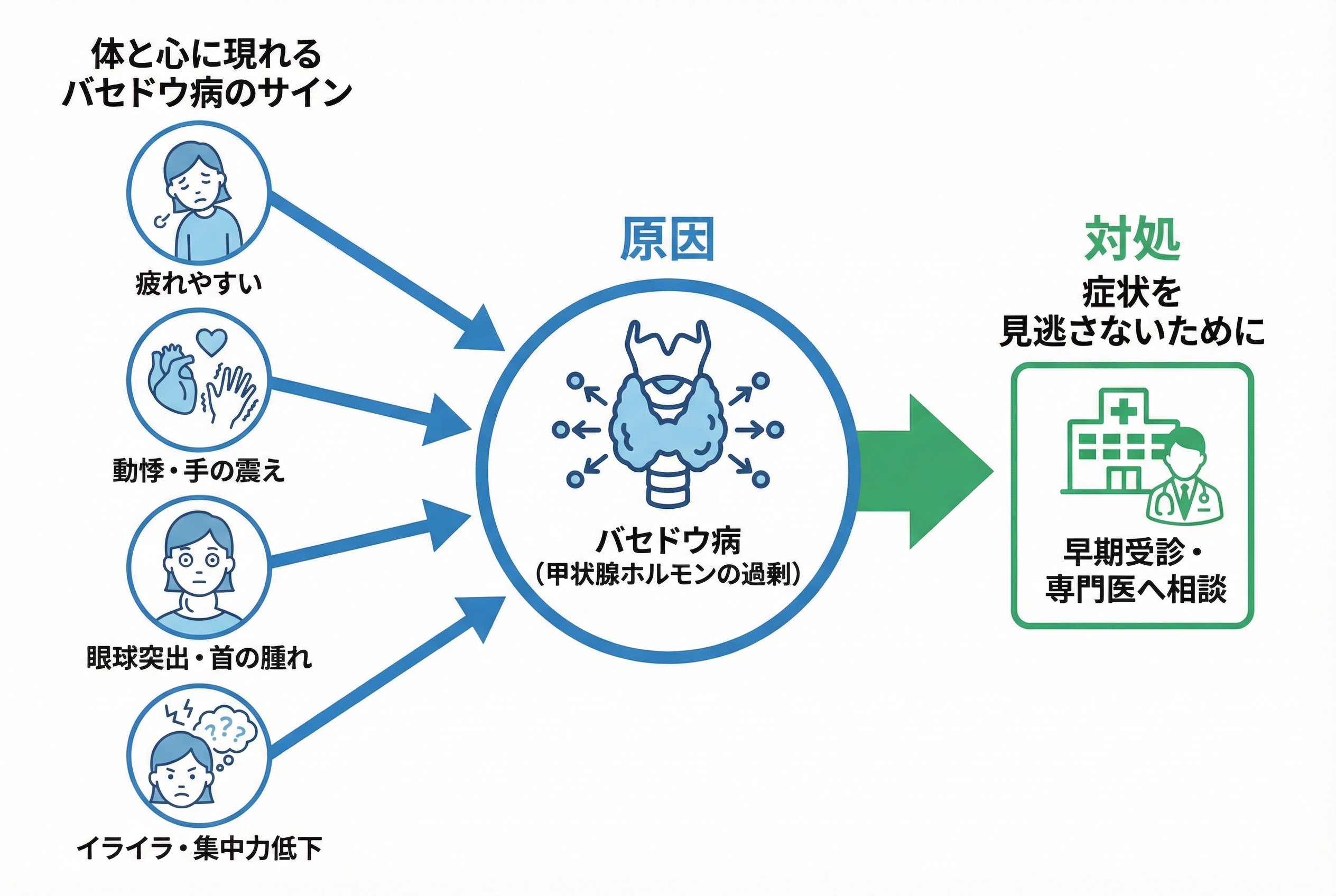
体と心に現れるバセドウ病のサインを見逃さない
「なんだか最近、疲れやすい」「理由もなくイライラしてしまう」。 もし、そんな心と体の変化を感じていたら、それはバセドウ病のサインかもしれません。
バセドウ病は、免疫のバランスの乱れが根本にある自己免疫疾患の一つです。 本来体を守るはずの免疫システムが、誤って自分自身の甲状腺を攻撃してしまいます。 その結果、甲状腺ホルモンが過剰に作られ、全身の代謝が異常に高まります。
この免疫システムの乱れには、体質だけでなく、様々な要因が関わると考えられています。 症状は全身に現れるため、ご自身では気づきにくいことも少なくありません。 一人で悩まず、まずはご自身の体に起きている変化に、一緒に目を向けてみましょう。
動悸・手の震え・体重減少など身体的な初期症状
バセドウ病になると、甲状腺ホルモンが過剰になり、体は常に全力疾走しているような状態になります。 全身の細胞のスイッチが常に入ったままになり、エネルギーを過剰に消費し続けます。 そのため、様々な身体的な症状が現れてきます。
【主な身体症状のチェックリスト】
- 心臓の症状
- 安静にしていても心臓がドキドキする(動悸)
- 脈が速くなる(頻脈:1分間に100回以上)
- 少し動いただけでも息切れがする
- 代謝が高まることによる症状
- じっとしていても汗をたくさんかく(多汗)
- 以前より暑がりになった
- 食欲旺盛なのに体重が減っていく
- 神経・筋肉の症状
- 手指が細かく震えて、字が書きにくくなる
- 腕や脚に力が入りにくく、疲れやすい
- しゃがんだ状態から立ち上がりにくい
- 消化器の症状
- お腹がゆるくなり、軟便や下痢を繰り返す
- 食事のたびにトイレに行きたくなることがある
特に、甲状腺ホルモンが多いと食べ物の吸収速度が速まります。 食後の血糖値が急上昇しやすくなるため、糖尿病と間違われることもあります。
当院の調査では、患者様の約70%が「疲れやすさ」を訴え、50~60%の方が「多汗」「息切れ」「動悸」「手の震え」を感じていました。 些細なことと感じても、気になる症状があればぜひご相談ください。
眼球突出や首の腫れなど見た目に現れる変化
バセドウ病は、体の内部だけでなく、見た目にも特徴的な変化が現れることがあります。 ご家族や周りの人から「顔つきが変わった?」と指摘されて、初めて気づく方も少なくありません。
これは、甲状腺を攻撃するのと同じ免疫の異常が、目の周りの組織にも影響を及ぼすためです。 バセドウ病の約半数の方に、以下のような目の症状(バセドウ病眼症)が見られます。
- 眼球突出(がんきゅうとっしゅつ)
- 目の奥にある脂肪や筋肉が炎症で腫れ、眼球が前へ押し出されます。
- 眼瞼後退(がんけんこうたい)
- 上まぶたが吊り上がり、驚いたような、あるいは睨んでいるような表情に見えます。
- 複視(ふくし)
- 眼球を動かす筋肉の動きが悪くなり、物が二重に見えるようになります。
また、首の付け根、喉仏の下あたりにある甲状腺自体が全体的に腫れることも特徴です。 この「びまん性甲状腺腫」は、触ると柔らかく、痛みは伴わないことがほとんどです。 これらの見た目の変化は、病気の活動性を示す重要なサインとなります。
イライラや集中力低下といった精神的な症状
「最近、なんだか怒りっぽくなった」。 もしご家族からそう言われても、ご自身を責める必要は全くありません。
過剰な甲状腺ホルモンは、脳や神経系にも強く影響を及ぼします。 交感神経が常に興奮状態になり、心と体が休まらない状態が続くのです。 気分の浮き沈みは、性格の問題ではなく、ホルモンバランスの乱れが原因です。
【心の変化に関するチェックリスト】
- 気分の変動
- ささいなことでイライラする、怒りっぽくなった
- いつもソワソワして気分が落ち着かない
- 感情の起伏が激しく、涙もろくなった
- 思考力の低下
- 仕事や家事に集中できなくなった
- 考えがまとまらず、物忘れが増えた
- 睡眠の問題
- 布団に入ってもなかなか寝付けない
- 眠りが浅く、夜中に何度も目が覚めてしまう
特にお子さんの場合、落ち着きがなくなって成績が下がることがあります。 その結果、学習障害など他の問題と間違われるケースもあるため注意が必要です。 適切な治療でホルモンバランスが整えば、こうした精神的な症状も改善していきます。
女性に多い月経不順や妊娠・出産への影響
バセドウ病は、20代から40代の妊娠・出産を考える年代の女性に発症しやすい病気です。 そのため、月経や妊娠といったライフイベントに深く関わってきます。
過剰な甲状腺ホルモンは、女性ホルモンの分泌や卵巣の働きを乱します。 その結果、以下のような月経異常が起こることがあります。
- 月経の周期が不規則になる
- 月経周期が長くなる(稀発月経)
- 経血の量が極端に減る(過少月経)
- 一時的に月経が止まる(無月経)
妊娠や出産を希望される方にとって、最も大切なのは甲状腺機能のコントロールです。 治療によってホルモン値が正常に保たれていれば、多くの方が問題なく妊娠・出産できます。 逆に、機能が高いまま妊娠すると、流産や早産のリスクが高まることが知られています。
安全な妊娠・出産のためにも、妊娠を希望される場合は必ず事前に主治医と相談しましょう。 また、妊娠中は病状が落ち着く傾向がありますが、産後には悪化しやすくなります。 産後も定期的な検査と治療を続けることが、お母さんと赤ちゃんの健康のために重要です。
あなたに最適な治療法は?検査から治療選択までを解説
バセドウ病の疑いがあると伝えられると、多くの方が「これからどうなるのだろう」と大きな不安を感じることでしょう。 しかし、どうぞご安心ください。 バセドウ病には、確立された効果的な治療法が複数あります。
大切なのは、ご自身の体の状態やライフプランに合わせて、最適な方法を私たちと一緒に選んでいくことです。 まずは正確な診断のための検査を受け、その結果を丁寧にご説明します。 その上で、どの治療法があなたにとって最良の選択肢なのか、じっくり考えていきましょう。

バセドウ病を確定診断するための血液検査と超音波検査
バセドウ病の診断は、主に血液検査と甲状腺の超音波(エコー)検査で行います。 これらの検査を組み合わせることで、甲状腺がどのような状態にあるのかを正確に把握します。
1. 血液検査 採血によって、甲状腺の機能やバセドウ病の原因物質の有無を調べます。 主に以下の3つの項目が重要になります。
| 検査項目 | バセドウ病の場合 | 解説 |
|---|---|---|
| 甲状腺ホルモン(FT3, FT4) | 高値になる | 全身の代謝を上げるホルモンです。これが過剰になることで、動悸や体重減少などの症状が現れます。 |
| 甲状腺刺激ホルモン(TSH) | 低値(測定できないほど低く)なる | 脳から出て甲状腺に「ホルモンを作れ」と指令を出すホルモンです。甲状腺ホルモンが十分すぎると、脳は指令を出すのをやめるため、値が低くなります。 |
| TSHレセプター抗体(TRAb, TSAb) | 高値(陽性)になる | バセドウ病の原因となる特殊な抗体です。これが甲状腺を過剰に刺激し続けるため、ホルモンが作られすぎてしまいます。この抗体が陽性であれば、バセドウ病と確定的に診断できます。 |
2. 甲状腺超音波(エコー)検査 首にジェルを塗り、超音波の出る装置を当てて甲状腺の内部を観察します。 痛みは全くなく、数分で終わる安全な検査です。
この検査では、以下の点を確認します。
- 甲状腺の大きさや形 バセドウ病では、甲状腺全体が腫れていること(びまん性甲状腺腫)が多く見られます。
- 血流の状態 甲状腺が活発にホルモンを作っていると、工場がフル稼働しているように血流が非常に豊富になります。 この血流の増加は、バセドウ病の活動性を判断する重要な手がかりです。
- しこり(腫瘍)の有無 他の甲状腺の病気が隠れていないかも同時に確認します。
これらの検査で診断が難しい場合や、心臓への負担が疑われる場合には、アイソトープ検査や心電図検査を追加することもあります。
基本となる薬物療法(抗甲状腺薬)の進め方と副作用
多くの場合、バセドウ病の治療は「抗甲状腺薬」という飲み薬から始めます。 このお薬は、甲状腺ホルモンが過剰に作られるのを抑える働きがあります。
治療の進め方
- 薬の種類 主に「チアマゾール(メルカゾール®)」や「プロピルチオウラシル(チウラジール®)」を使用します。
- 効果が出るまで 効果を実感できるまでには2~3週間ほどかかります。 すぐに症状が改善しなくても、自己判断で服用を中断しないことが非常に重要です。
- 通院の頻度 治療開始から2~3ヶ月は、副作用が出やすい時期です。 そのため、2週間に1回程度の通院と血液検査で、体の状態を慎重に確認しながら薬の量を調整します。
- 治療の期間 治療は長期にわたることが多く、最低でも2年程度は服薬を続けるのが一般的です。 状態が安定し、原因である自己抗体の値も正常になれば、お薬の中止を検討できます。
バセドウ病は、免疫システムが自分の甲状腺を誤って攻撃してしまう自己免疫疾患です。 近年の研究では、体の免疫バランスに腸内環境が深く関わっていることが示唆されています。 薬で甲状腺の働きを整えるだけでなく、生活習慣を見直して体全体の調和を図ることも、回復への大切な一歩と言えるでしょう。
注意すべき副作用 副作用の多くは、治療開始後3ヶ月以内に起こりやすいとされています。 特に、以下の症状には注意が必要です。
- かゆみ、じんましん 比較的よく見られる副作用です。多くはかゆみ止めで対応できます。
- 肝機能障害 体がだるい、皮膚や白目が黄色くなる(黄疸)といった症状が出ます。 定期的な血液検査で早期に発見できます。
- 無顆粒球症 頻度は低い(約0.2%)ですが、最も注意すべき重い副作用です。 白血球の一種が急激に減少し、体の抵抗力が極端に落ちてしまいます。 突然の高熱(38.5℃以上)や、つばを飲み込むのもつらい程の喉の痛みが特徴です。
もし、薬を飲んでいる期間に高熱や強い喉の痛みが現れた場合は、すぐに薬の服用を中止し、当院または最寄りの医療機関へ必ずご連絡ください。
根治を目指せるアイソトープ(放射性ヨウ素)治療とは
アイソトープ治療は、放射性ヨウ素を含むカプセルを1回飲むだけの治療法です。 体への負担が少なく、根治(病気が完全に治ること)を目指せる選択肢の一つです。
治療の仕組み 甲状腺は、ホルモンの材料として食事中のヨウ素を取り込む性質があります。 この仕組みを利用し、ごく微量の放射線を出すヨウ素を甲状腺に集めます。 すると、その放射線が甲状腺の細胞を内側から少しずつ壊し、ホルモンを作る能力を抑えてくれます。
アイソトープ治療のメリットと注意点
- メリット
- 1回の内服で治療が終わることが多く、入院も不要です。
- 手術のように体に傷が残ることはありません。
- 薬物療法に比べて再発が少ないのが特徴です。
- デメリット・注意点
- 効果が出るまでに2~6ヶ月ほど時間がかかります。
- 治療後、逆に甲状腺機能が低下し、「甲状腺機能低下症」になることがあります。 その場合は、甲状腺ホルモン薬を生涯飲み続ける必要があります。
- 妊娠中・授乳中の方、18歳以下の方には原則として行えません。
- 治療後、男女ともに一定期間(半年~1年)の避妊が必要です。
薬の副作用で治療が続けられない方や、長期間の通院が難しい方、早く確実に治したい方にとって、非常に有効な治療法です。
外科手術が必要となるケースとそのメリット・デメリット
外科手術は、ホルモンを作り出している甲状腺そのものを手術で切除する方法です。 3つの治療法の中で、最も確実性が高く、早く効果が現れる根治治療です。
手術が選択される主なケース
- 甲状腺の腫れが非常に大きく、見た目が気になる、または気道を圧迫している場合
- 薬の副作用が強く、内服を続けられない場合
- 薬では病状のコントロールが難しい場合
- 甲状腺にがんなどの悪性腫瘍が合併している場合
- 妊娠・出産を早期に希望されており、早く病状を安定させたい場合
手術のメリットとデメリット
| メリット | デメリット・合併症のリスク |
|---|---|
| 治療効果が最も確実で、再発の可能性がほぼない。 | 入院が必要で、首に手術の傷跡が残る。 |
| 甲状腺の大きな腫れを根本的に解消できる。 | ほぼ確実に甲状腺機能低下症になり、生涯ホルモン薬の内服が必要。 |
| 病気の原因である自己抗体が、他の治療法より早く正常化しやすい。 | 声がかすれる(反回神経麻痺)ことがある。 |
| 体のカルシウム濃度を調節する副甲状腺の機能が低下することがある。 |
手術には体への負担もありますが、薬でのコントロールが難しい方などにとっては、生活の質を大きく改善できる可能性があります。 手術を行う際は、合併症のリスクを最小限にするためにも、経験豊富な甲状腺専門の外科医がいる医療機関を選ぶことが何よりも大切です。
どの治療法にも、それぞれ良い点と注意すべき点があります。 あなたの病状や生活スタイル、そして将来の希望をしっかりとお伺いした上で、最適な治療法を一緒に見つけていきましょう。
治療中・治療後の生活に関する不安を解消する
バセドウ病と診断され、治療が始まると、日々の生活について様々な疑問や不安が生まれることでしょう。 「食事で気をつけることは?」「仕事は続けられる?」「治療費はどれくらいかかるの?」 こうした一つひとつの心配事を解消し、あなたが安心して治療に専念できるよう、具体的な情報をお伝えします。 私たちと一緒に、一歩ずつ着実に前へ進んでいきましょう。
食事制限は必要?ヨウ素と甲状腺の関係
「甲状腺の病気だから、昆布やわかめは食べない方がいい?」 これは非常によくいただく質問ですが、結論から言うと、特別な食事制限は基本的に必要ありません。 アイソトープ治療の前後など、特殊なケースを除いては、神経質になる必要はないのです。
昆布などの海藻類に多く含まれる「ヨウ素」は、甲状-腺ホルモンの大切な材料です。 しかし、バセドウ病はヨウ素の摂りすぎが原因ではなく、免疫システムの異常が原因です。 自己免疫の異常で甲状腺が刺激され続け、ホルモンが過剰に作られてしまう病気なのです。 ですから、海藻類を極端に避けたり、逆にたくさん食べたりせず、バランスの取れた食事を心がけてください。
むしろ、治療中に注意していただきたいのは「体重管理」です。 治療前は、体の代謝が常に全力疾走している状態で、たくさん食べても体重が減ることがあります。 しかし、抗甲状腺薬による治療で甲状腺機能が正常化すると、体の代謝も正常に戻ります。 この時、治療前に増えていた食欲がすぐには戻らないため、同じように食べていると体重が増えやすくなります。
これはお薬の副作用ではなく、あなたの体が健康な状態に戻ってきている証拠です。 急激な体重増加は血糖値の変動にも繋がりやすいため、緩やかなコントロールを目指しましょう。 野菜から先に食べる「ベジタブルファースト」を意識するなど、少しの工夫が大切です。
治療にかかる医療費と利用できる公的助成制度
バセドウ病の治療は年単位で続くことが多く、医療費の負担が心配になる方も少なくありません。 治療内容や保険の自己負担割合によって金額は異なりますが、経済的な不安を和らげるための公的な制度があります。
| 制度の名称 | 内容 | 対象となる可能性のある方 |
|---|---|---|
| 高額療養費制度 | 1か月の医療費の自己負担額が上限額を超えた場合、その超過分が払い戻される制度です。(上限額は年齢や所得で決まります) | 手術やアイソトープ治療などで一時的に医療費が高額になった方、合併症の治療が必要な方など。 |
| 傷病手当金 | 病気やケガの療養で仕事を休み、給与が支払われない場合に、健康保険から生活を支える手当金が支給される制度です。 | 会社員や公務員など、職場の健康保険に加入している方。 |
| 障害年金 | 病気やケガで生活や仕事が著しく制限される状態になった場合に、現役世代の方も受け取れる年金です。 | 症状が重く、日常生活や就労に大きな支障が出ている方。 |
バセドウ病そのものは、国の指定難病には含まれていません。 しかし、これらの制度は多くの方が利用できる可能性があります。 申請には手続きが必要ですので、まずはご加入の健康保険組合や、病院の医療相談室(ソーシャルワーカー)、お住まいの市町村の担当窓口などにお気軽にご相談ください。
寛解後の再発率と再発を防ぐためのポイント
抗甲状腺薬による治療で甲状腺機能が安定し、お薬なしで過ごせる状態を「寛解(かんかい)」と呼びます。 これは治療における一つの大きな目標ですが、残念ながら、寛解後の再発率は約7割と報告されています。 しかし、日々の生活でいくつかの点を意識することで、再発のリスクを下げることが可能です。
【再発を防ぐための4つのポイント】
-
定期的な通院を続ける
お薬をやめた後も、再発のサインを早期に発見することが何よりも大切です。 医師の指示通りに定期的な血液検査を受け、ご自身の体の状態を把握しましょう。
-
禁煙を徹底する
喫煙はバセドウ病を悪化させる最大の要因です。 タバコは体の免疫バランスを乱し、お薬の効果を弱めてしまいます。 特に目の症状(バセドウ病眼症)を悪化させることが知られていますので、必ず禁煙してください。
-
心身のバランスを整える
過度なストレスや疲労、睡眠不足は免疫バランスを乱し、再発の引き金になりかねません。 ご自身に合ったリラックス法を見つけ、心と体をいたわる時間を大切にしましょう。
-
腸内環境を整えることを意識する
近年の研究では、免疫システムのバランスに「腸内環境」が深く関わっていることが示唆されています。 私たちの腸にいる無数の細菌(腸内細菌叢)のバランスが乱れると、全身の免疫機能に影響を及ぼし、自己免疫疾患の発症や悪化に関わる可能性があるのです。 バランスの良い食事で食物繊維をしっかり摂り、適度な運動を習慣づけることは、腸内環境を整え、ひいては免疫機能を正常に保つ助けになります。 これも再発予防の一環として、ぜひ意識してみてください。
仕事や学業と治療を両立させるための工夫
バセドウ病の治療を受けながら、仕事や学業を続けることは十分に可能です。 しかし、そのためにはご自身の体調をよく観察し、周囲の理解を得る工夫が大切になります。
治療を開始したばかりの時期は、ホルモン値が高く、ひどい倦怠感や集中力の低下に悩まされることがあります。 動悸や息切れで、以前のように動けないこともあるでしょう。 この時期は無理をせず、まずは治療に専念することが最優先です。 必要であれば診断書を提出し、一時的に休職や休学、業務内容の調整をお願いすることも考えましょう。
バセドウ病のつらさは、疲れやすさやイライラ感など、外見からは分かりにくい症状が多い点にあります。 そのため、周囲に理解されにくいこともあるかもしれません。 「今は治療の影響で疲れやすい時期ですが、お薬で良くなっていきます」 というように、ご自身の状態と今後の見通しを具体的に伝えることで、職場や学校の理解と協力を得やすくなります。
治療が進み、甲状腺機能が安定してくれば、ほとんどの場合、以前と同じように活動できるようになります。 ただし、定期的な通院は続きますので、時間単位の休暇制度などを活用できるか、あらかじめ上司や学校に相談しておくと安心です。 困ったときは一人で抱え込まず、主治医や会社の産業医、学校のカウンセラーなどにもぜひ相談してくださいね。
まとめ
今回は、甲状腺機能亢進症(バセドウ病)の症状から治療、生活上の注意点まで詳しく解説しました。
動悸や体重減少、原因のわからないイライラや気分の落ち込みなど、そのサインは心と体の両方に現れます。しかし、決して一人で不安を抱える必要はありません。バセドウ病には薬物療法、アイソトープ治療、手術といった確立された治療法があり、あなたの症状やライフプランに合わせて最適な方法を専門医と一緒に選んでいくことができます。
もし記事で紹介した症状に心当たりがあれば、それは体からの大切なサインかもしれません。まずは甲状腺を専門とする医療機関へ相談することから始めましょう。それが、あなたらしい穏やかな毎日を取り戻すための、最も確実な第一歩となります。
参考文献
- Meng X, Hao R, Liu K, Zhang P, An C, Zhang Y, Li H, Wu B, Li M, Yu X, Tong X. The trilateral nexus of autoimmune thyroiditis: integrating immunological triggers, endocrine disruption, and gut microbiome alterations for treatment strategies. Autoimmunity 59, no. 1 (2026): 2601015.