糖尿病の方向け!インスリンの機内持ち込みルールや英文診断書など「旅の準備」ガイドを専門医が解説!
「糖尿病だから海外旅行は無理かも…」と諦めていませんか?あるいは「インスリンはどうやって持っていくの?」「保安検査で止められたらどうしよう?」といった具体的な不安で、旅行の計画が思うように進まない方も多いかもしれません。
実は、インスリンは預け荷物に入れると凍結で効果を失う危険があり、万が一の際の海外での医療費は数百万円にのぼることも。しかし、正しい知識と準備さえあれば、何も心配いりません。この記事では、専門医が英文診断書の準備から保安検査をスムーズに通過するコツ、安心して加入できる海外旅行保険の選び方まで、あなたの不安を安心に変える「旅のしおり」を徹底解説します。
海外旅行の「準備段階」で必ず確認すべきこと
糖尿病とともに海外旅行を楽しむことは、決して特別なことではありません。
しかし、普段と違う環境に身を置く旅行中は、血糖コントロールに影響を与えやすい場面も多くなります。
最近の研究でも指摘されているように、航空旅行中は特有の課題に直面します。
例えば、食事の選択肢が限られることや、医療サービスへのアクセスが制限されることなどです。
だからこそ、事前の準備が何よりも大切になります。
「何から手をつければいいの?」「忘れ物はないかな?」
そんなご不安を解消し、安心して旅立つためのお手伝いをさせてください。
これから、準備段階で必ず確認すべき大切なポイントを、専門医の視点から一つひとつ丁寧に解説していきます。
万全の準備を整え、旅先での不安を安心に変えていきましょう。
英文診断書の必要性とスムーズな発行手続き
海外旅行に出かける際は、英文診断書(薬剤証明書)を必ず準備しましょう。
これは、ご自身が治療のためにインスリンや医療機器を携帯していることを、公的に証明するための「お守り」のような大切な書類です。
なぜ英文診断書が重要なのでしょうか?
空港の保安検査員や入国審査官は、医療の専門家ではありません。
そのため、注射器や医薬品を見て、それが治療に不可欠なものだと即座に判断することは困難です。
英文診断書があれば、客観的な証明となり、不要な質問やトラブルを避け、スムーズな手続きにつながります。
また、万が一、渡航先で体調を崩して現地の医療機関にかかる際にも非常に役立ちます。
ご自身の病状や普段使用している薬を正確に伝えるための、重要な医療情報になるのです。
スムーズに発行してもらうためのポイント
出発の1ヶ月前までには、かかりつけの医師に発行を依頼することをおすすめします。
その際、以下の内容を記載してもらうよう、忘れずにお願いしましょう。
- 病名:
Diabetes Mellitus(糖尿病) - 治療内容:
インスリン治療など、具体的な治療法 - 薬剤・医療機器:
使用している薬剤・医療機器の正式名称と単位 - 不可欠である旨の一文:
これらの医薬品や医療機器が、生命維持や治療に不可欠であるという一文
さらに、日本糖尿病協会が提供している「海外旅行用英文カード」の携帯も推奨します。
ホームページから無料でダウンロードでき、糖尿病であることが5ヶ国語で併記されているため、様々な国で役立ちます。
インスリンや医療機器の最適なパッキング術と予備の目安
旅行中に薬がなくなったり、機器が故障したりする事態は避けたいものです。
万が一に備え、医薬品や医療機器は「少し多いかな?」と感じるくらい余裕を持って準備することが、心の余裕にもつながります。
準備する量の目安
- インスリンや経口薬:
旅行日数に対して、最低でも1.5倍、できれば2倍の量を準備しましょう。
飛行機の遅延や予期せぬ滞在延長、現地での紛失といった不測の事態にも対応できます。 - 血糖測定関連の物品:
血糖測定センサーや穿刺針(ランセット)、アルコール綿なども同様に多めに準備します。
最適なパッキング術(荷造りのコツ)
最も重要なルールは、**「インスリン製剤は必ず手荷物として機内に持ち込む」**ことです。
スーツケースなどに入れて預ける貨物室は、上空ではマイナス数十度になることもあります。
インスリンはタンパク質でできているため、凍結すると構造が壊れてしまい、薬としての効果を失ってしまうのです。
| 持ち物リスト(例) | ポイント |
|---|---|
| 【手荷物で必ず持ち込むもの】 | |
| インスリン・経口薬(予備を含む) | 紛失や盗難のリスクを分散させるため、 複数の手荷物に分けて入れるのが理想的です。 |
| 注射針、アルコール綿 | ポーチなどにまとめておくと、 すぐに取り出せて便利です。 |
| 血糖測定器、センサー、穿刺針 | 予備の機器や電池も忘れずに準備しましょう。 |
| 低血糖時の補食 | ブドウ糖や吸収の早いジュースなど、 いつでも取り出せるポケットなどに入れておきましょう。 |
| 英文診断書、お薬手帳、海外旅行保険証 | パスポートと一緒に、 すぐに提示できる場所で保管すると安心です。 |
このようにリストを活用し、一つひとつチェックしながら準備を進めていきましょう。
航空会社への事前連絡は必要?JAL・ANAの規定と連絡方法
インスリン注射器などの医療機器を機内に持ち込む際に、多くの航空会社では事前連絡を必須とはしていません。
しかし、私たちは事前連絡を強く推奨しています。
その一手間が、当日の手続きや機内での過ごし方を格段にスムーズにしてくれるからです。
前述の通り、航空旅行は糖尿病をお持ちの方にとって特有の課題が伴います。
事前連絡は、そうした課題について航空会社と情報を共有し、安心して空の旅を楽しむための大切なコミュニケーションです。
事前連絡の具体的なメリット
- 保安検査場での説明がスムーズになり、余計な時間を取られずに済みます。
- インスリンポンプや持続血糖測定器(CGM)の取り扱いについて、事前に正しい情報を確認できます。
- 必要に応じて、糖尿病に対応した特別機内食をリクエストできる場合があります。
- 機内での自己注射の場所やタイミングについて、相談できることもあります。
連絡方法と伝える内容(JAL・ANAなどの例)
- 連絡先:
各航空会社の公式サイトにある「おからだの不自由なお客さまの相談デスク」や「スペシャルアシスタンスカウンター」などに電話します。 - タイミング:
航空券の予約時、または遅くとも出発の数日前までには連絡しましょう。特別機内食は48〜72時間前が期限のことが多いです。 - 伝える内容:
- 糖尿病であること
- インスリン注射器や針、血糖測定器などを機内に持ち込むこと
- インスリンポンプやCGMを使用している場合はその旨
- 必要であれば、特別機内食のリクエスト
各航空会社の公式サイトにも詳細な案内がありますので、一度ご確認いただくとより安心です。
糖尿病でも安心して加入できる海外旅行保険の選び方
海外の医療費は日本と大きく異なり、非常に高額になるケースが少なくありません。
例えば、アメリカで入院した場合、1日で数十万円、手術となれば数百万円以上の請求を受けることもあります。
糖尿病をお持ちの方が心から旅行を楽しむためには、ご自身の状況に合った海外旅行保険への加入が不可欠です。
保険を選ぶ際には、以下のチェックリストを参考に、補償内容を慎重に確認しましょう。
海外旅行保険選びのチェックリスト
- □ 持病の悪化が補償対象か?
最も重要なポイントです。「持病・既往症の応急治療費用」といった特約が付いているかを確認します。
通常の保険では、旅行前からある病気の悪化は対象外となることが多いため、必ず確認してください。 - □ 補償額は十分か?
治療・救援費用は治療・救援費用は「無制限」のプランを選ぶと、より安心感が高まります。
少なくとも数千万円単位の補償額があるプランを選びましょう。 - □ キャッシュレス診療は可能か?
提携病院で、自己負担なく(キャッシュレスで)治療を受けられるサービスです。
このサービスがあれば、現地での高額な支払いの心配がなくなります。 - □ 日本語サポートはあるか?
24時間365日、日本語で相談できるサポートデスクの有無を確認しましょう。
緊急時に、言葉の壁なく的確なアドバイスを受けられるのは大変心強いものです。
保険に加入する際は、糖尿病であることを必ず正しく申告してください。
もし申告を怠ると「告知義務違反」とみなされ、いざという時に補償が受けられない可能性があります。
また、クレジットカードに付帯している保険は、持病が対象外であったり補償額が不十分だったりすることが多いため、契約内容を詳細に確認することが大切です。
飛行機搭乗当日の不安を解消する「機内持ち込み」と「保安検査」の完全ガイド
いよいよ迎えた海外旅行の出発日。
期待に胸を膨らませる一方で、多くの方が搭乗当日の不安を感じています。
「インスリンは飛行機に持ち込めるの?」
「保安検査で止められたらどうしよう?」
最近の研究でも、航空旅行中は地上と異なる特有の課題に直面することが指摘されています。
機内の低圧環境や、薬へのアクセスが制限される状況などです。
だからこそ、正しい知識を持って準備することが、何よりも安心につながります。
しかし、ご安心ください。
これからお伝えするルールとコツを知っておくことで、多くの不安を解消し、安心して旅行に臨むことができます。
安心して快適な空の旅を楽しむために、一つひとつ一緒に確認していきましょう。
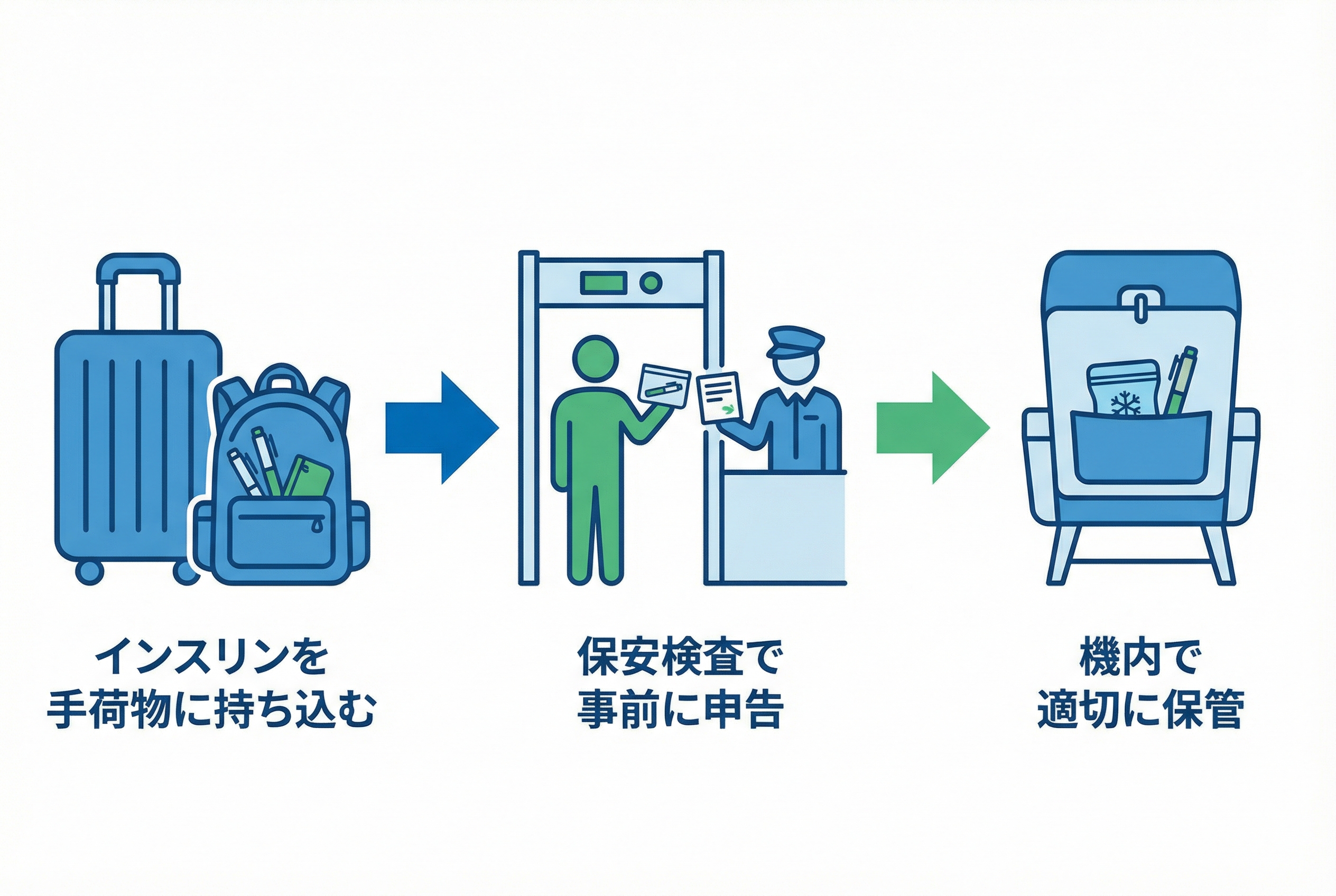
インスリン注射と針を没収されないための機内持ち込みルール
まず、絶対に守っていただきたい最も大切なルールがあります。
それは**「インスリン製剤や注射器、針などは、スーツケースに入れず、必ず手荷物として機内に持ち込む」**ことです。
これには、明確な2つの理由があります。
- 凍結による失活を防ぐため
航空機の貨物室は、上空では氷点下になることもあります。インスリンはタンパク質でできているため、一度凍結するとその構造が壊れ、薬としての効果を完全に失ってしまいます。 - ロストバゲージ(預け荷物の紛失)に備えるため
万が一、預けた荷物が紛失したり、到着が遅れたりした場合、治療に不可欠なインスリンが手元にないと命に関わる事態になりかねません。
これらのリスクを避けるため、治療に必要なものは全て手荷物として管理しましょう。
その際、保安検査をスムーズに通過し、機内で適切に管理するためのポイントをまとめました。
| 持ち物リスト(具体例) | 持ち込み場所 | 具体的なポイントとアドバイス |
|---|---|---|
| インスリン製剤 | 手荷物(必須) | 凍結防止のため、預け荷物は絶対に避けてください。紛失に備え、複数の手荷物に分けて入れるとより安心です。 |
| ペン型注射器・注射針 | 手荷物(必須) | 破損しないよう、専用のケースやポーチに入れて管理しましょう。 |
| 血糖測定器・センサー | 手荷物(推奨) | 故障や電池切れに備え、予備の機器や電池も忘れずに。 |
| 穿刺針・アルコール綿 | 手荷物(推奨) | 1回分ずつ小分けにせず、箱や袋のままの方が医療品と分かりやすいです。 |
| 英文診断書・お薬手帳 | 手荷物(必須) | パスポートと一緒に、すぐ取り出せる場所で保管してください。 |
国際線では液体物の持ち込みに制限がありますが、医薬品は例外として扱われます。
ただし、保安検査をスムーズにするため、インスリンなどは透明なジッパー付きの袋にまとめておくと、検査員に提示しやすくなります。
保安検査場で慌てないための説明方法と持ち物提示のコツ
保安検査は、少し緊張する場面かもしれません。
しかし、落ち着いて対応するための最大のコツは「先回りして、自分から伝える」ことです。
以下の3ステップを意識するだけで、驚くほどスムーズに通過できます。
- 検査員への自己申告
ご自身の番が来たら、トレーに荷物を乗せる前に、まず検査員の方へ「糖尿病の治療で、インスリンと注射器を持っています」とはっきりと伝えましょう。 - 証明書類の提示
次に、準備しておいた「英文診断書」をパスポートなどと一緒に提示します。これにより、あなたが携帯しているものが治療に不可欠な医療品であることが客観的に証明され、信頼性が格段に高まります。 - 医療品の提示
インスリンなどをまとめた透明の袋は、他の手荷物とは別のトレーに乗せます。上着やパソコンと同じように扱うことで、検査員も内容を確認しやすくなります。
もし英語で説明が必要な場合は、以下の簡単なフレーズを覚えておくと安心です。
- “I have diabetes. This is my insulin for medical use.”
(アイ ハヴ ダイアビーティス。ディス イズ マイ インスリン フォー メディカル ユース)
「私は糖尿病です。これは治療用のインスリンです」 - “Here is my doctor’s note.”
(ヒア イズ マイ ドクターズ ノート)
「ここに医師の診断書があります」
インスリンポンプや持続血糖測定器(CGM/リブレ)の機内での取り扱い
インスリンポンプやCGM(持続血糖測定器:腕などにセンサーを装着し、血糖値を継続的に測る機器)をお使いの方は、保安検査で特に注意が必要です。
これらの精密な医療機器は、X線や強力な磁場の影響で、誤作動や故障を起こす可能性が指摘されています。
保安検査では、以下の点を必ず守ってください。
- X線を使用する検査機は避ける
ゲート型の金属探知機は問題ありませんが、海外の空港で増えている全身をスキャンするタイプ(ボディスキャナー)や、手荷物を検査するX線装置は通過できません。 - 係員に申し出て、手による検査を依頼する
検査員に機器を装着していることを伝え、手による検査(触診)などに切り替えてもらいましょう。英語では次のように伝えます。
“I am wearing an insulin pump/CGM. It cannot go through the X-ray scanner.”
(アイアム ウェアリング アン インスリンポンプ/シージーエム。イット キャンノット ゴー スルー ジ エックスレイ スキャナー) - メーカー発行の証明書を準備する
各医療機器メーカーのウェブサイトから、X線検査を避けなければならない旨が記載された渡航用の書類(英文)をダウンロードできる場合があります。診断書と併せて提示すると、よりスムーズです。
そして何よりも大切なのは、万が一の故障に備えることです。
必ず、代替手段となるペン型のインスリン注射器や、指先で血糖値を測るための機器一式を手荷物として持参してください。
機内でのインスリンの温度管理と適切な保管場所
無事に保安検査を終えたら、次は機内でのインスリン保管です。
インスリンの品質を保つためには、適切な温度管理(通常2~8℃が理想)が欠かせません。
機内でインスリンの品質を守るためのポイントは以下の通りです。
- インスリン専用の保冷ポーチを活用する
市販のインスリン用保冷ポーチを使うのが最も簡単で確実です。保冷剤を使う際は、インスリンが直接触れて凍結しないよう、必ずタオルやガーゼで包むなどの工夫をしましょう。 - 適切な保管場所を選ぶ
直射日光が当たる窓際や、温度変化が激しい場所は避けてください。前の座席のポケットや足元など、ご自身の目が届き、かつ温度が安定している場所に保管するのがおすすめです。 - 客室乗務員への相談も可能
もし保冷に不安がある場合は、客室乗務員に事情を説明し、機内の冷蔵庫で一時的に預かってもらえないか相談することもできます。ただし、航空会社の方針で対応できない場合もあるため、基本はご自身で管理できる準備をしておきましょう。
出発前に、以下のリストで最終確認をしておくと万全です。
【機内持ち込み 最終チェックリスト】
- □ インスリンや医療機器は、すべて手荷物に入れたか?
- □ 量は、旅行日数+予備(1.5~2倍)で十分か?
- □ 英文診断書は、すぐに取り出せる場所にあるか?
- □ インスリンポンプ/CGM用の証明書は準備したか?
- □ インスリンの温度管理対策(保冷ポーチなど)は万全か?
「海外滞在中」の血糖コントロールと緊急時対応プラン
海外旅行という特別な時間は、日常から離れて心と体をリフレッシュできる素晴らしい機会です。
しかし、食事や活動量、時差といった環境の変化は、血糖コントロールに影響を与えやすいのも事実です。
最近の研究でも、航空旅行中は食事の選択肢が限られたり、投薬の間隔が乱れやすくなったりと、特有の課題に直面することが示されています。
旅先での不安を安心に変えるため、ここでは血糖コントロールのコツと、万が一の際の具体的な対応策を一緒に確認していきましょう。
時差ボケに負けないインスリン注射のタイミング調整法
時差のある国へ行く場合、多くの方がインスリン注射やお薬のタイミングに悩みます。
自己判断での調整は、低血糖や高血糖のリスクを高めるため、必ず出発前に主治医と具体的なスケジュールを相談しておきましょう。
調整の基本的な考え方は、薬の種類によって異なります。
- 食事の直前に使うインスリンやお薬
- (超速効型・速効型インスリン、速効型インスリン分泌促進薬など)
- これらは食事とセットで効果を発揮するため、基本的に現地の食事の時間に合わせて使用します。
- 基礎分泌を補うインスリンやお薬
- (持効型インスリン、SU薬など)
- これらは1日の長さに合わせて調整が必要です。
<時差による調整の考え方>
- 東へ移動する場合(日本→アメリカ西海岸など)
- 1日が短くなるため、持効型インスリンの量を少し減らすなどの調整が必要になることがあります。
- 西へ移動する場合(日本→ヨーロッパなど)
- 1日が長くなるため、持効型インスリンの量を増やしたり、追加でインスリンを注射したりする必要がある場合があります。
飛行機に乗ったら、すぐに時計を目的地の時刻に合わせるのが第一歩です。
そして、こまめに血糖値を測定し、ご自身の体の状態を確認しながら、事前に医師と決めた計画に沿って対応することが何よりも大切になります。
旅先の食事を楽しむためのカーボカウント実践テクニック
旅行の醍醐味の一つは、現地の美味しい食事です。
しかし、普段と違う食事は糖質量が分かりにくく、血糖値が乱れる原因にもなりがちです。
そんな時に役立つのが「カーボカウント」という考え方です。
これは、食事に含まれる炭水化物(つまり糖質)の量を把握し、血糖コントロールに役立てる方法です。
難しく考えすぎず、以下のテクニックを試してみてください。
| 実践テクニック | 具体的な内容 |
|---|---|
| ①食事の順番を工夫する (ベジタブルファースト) |
食事の最初に野菜やきのこ、海藻などの食物繊維から食べます。 次に肉や魚などのたんぱく質、最後にご飯やパンなどの炭水化物を摂ることで、 食後の血糖値の急上昇を穏やかにする効果が期待できます。 |
| ②糖質の多い食品を知っておく | 主食(ご飯、パン、麺類)、いも類、果物、お菓子、砂糖の入った飲み物などです。 これらの量を意識するだけでも、血糖コントロールはしやすくなります。 ソースやドレッシングにも意外と糖質が含まれているので注意しましょう。 |
| ③食後に軽く体を動かす | 食後に15〜20分ほど散歩をするなど、軽い運動を取り入れましょう。 筋肉が血液中の糖を利用するため、血糖値が下がりやすくなります。 観光を楽しみながら、少し歩く時間を増やすだけでも効果的です。 |
すべてを厳密に管理する必要はありません。
少し意識するだけで、食事を楽しみながら、安定した血糖コントロールを目指すことができます。
旅行中の低血糖・高血糖への具体的な対処フローチャート
いつもと違う環境では、予期せぬ低血糖や高血糖が起こりやすくなります。
いざという時に慌てないよう、症状と対処法をあらかじめ確認しておきましょう。
【低血糖かな?と思ったら】
- サイン:
- 冷や汗、動悸、手の震え、強い空腹感、めまいなど
- 対処フロー:
- 安全な場所で休む:
- まずは活動を中止し、座るなどして安静にします。
- すぐに補食をとる:
- 吸収の早いブドウ糖10gや、砂糖20g、糖分を含むジュース(150〜200ml)などを摂取します。
- ※チョコレートなど脂質が多いものは、糖質の吸収を遅らせるため緊急時の補食には向きません。
- 15分間安静にする:
- 補食後、15分ほど休み、症状の変化を確認します。
- 血糖測定と追加の補食:
- 15分経っても症状が改善しない、または血糖値が低いままの場合は、もう一度同じ量の補食をとります。
- 安全な場所で休む:
【高血糖かな?と思ったら】
- サイン:
- 強い喉の渇き、頻尿、体のだるさ、吐き気など
- 対処フロー:
- 水分を補給する:
- 水やお茶など、糖分のない飲み物を多めに飲みましょう。脱水を防ぎ、高血糖の改善を助けます。
- 安静にする:
- 無理に動かず、体を休ませましょう。
- ※自己判断でのインスリンの追加注射は、必ず事前に主治医に指示された方法を守ってください。
- 医療機関への連絡を検討する:
- 症状が続く、または悪化する場合(特に吐き気や腹痛を伴う時)は、我慢せずに現地の医療機関に連絡・受診してください。
- 水分を補給する:
海外で体調を崩した時の病院のかかり方と医療会話シート
海外で体調を崩すと、言葉の壁や医療システムの違いから不安を感じるかもしれません。
しかし、事前の準備でその不安は大きく軽減できます。
<受診までの4ステップ>
- 保険会社のサポートデスクに連絡:
- まずは加入している海外旅行保険のサポートデスクに電話します。
- 24時間日本語で対応してくれる窓口が多く、病院の紹介や通訳の手配などを行ってくれます。
- 必要なものを準備する:
- 病院へ行く際は、以下のものを忘れずに持参しましょう。
- パスポート
- 海外旅行保険証
- 英文診断書
- お薬手帳や薬剤情報提供書
- 病院へ行く際は、以下のものを忘れずに持参しましょう。
- 症状を正確に伝える:
- いつから、どのような症状があるのか、普段の治療内容などを伝えられるように準備しておきます。
- 下記の医療会話シートが役立ちます。
- キャッシュレス診療を確認する:
- 保険会社が提携している病院であれば、自己負担なく治療を受けられる「キャッシュレス診療」が可能な場合があります。
<いざという時に役立つ医療会話シート>
スマートフォンに保存したり、紙に印刷して持ち歩いたりすると安心です。
| 日本語 | English |
|---|---|
| 私は糖尿病です。 | I have diabetes. (アイ ハヴ ダイアビーティス) |
| インスリン注射をしています。 | I am on insulin therapy. (アイ アム オン インスリン セラピー) |
| この薬を使っています。 | I am taking this medication. (アイ アム テイキング ディス メディケーション) |
| 低血糖の症状があります。 | I have symptoms of hypoglycemia. (アイ ハヴ シンプトムズ オブ ハイポグライシーミア) |
| 血糖値を測ってください。 | Could you please check my blood glucose level? (クッ ジュー プリーズ チェック マイ ブラッド グルコース レベル) |
| めまいがします。 | I feel dizzy. (アイ フィール ディズィー) |
| 吐き気がします。 | I feel nauseous. (アイ フィール ノーシャス) |
| [薬の名前]にアレルギーがあります。 | I am allergic to [drug name]. (アイ アム アラージック トゥー [ドラッグ ネーム]) |
まとめ
今回は、糖尿病とともに海外旅行を安心して楽しむための準備について、詳しくご紹介しました。
大切なのは、特別なことだと考えすぎず、一つひとつ丁寧に必要な準備を進めることです。
英文診断書の用意、少し多めのインスリンや医療機器の準備、そしてご自身の状況に合った海外旅行保険への加入。これらを事前に確認しておくことが、旅先での「万が一」の不安を「安心」に変えてくれます。
そして何よりも、出発前にかかりつけの主治医と旅行計画を共有し、時差への対応や緊急時の対策について具体的なアドバイスをもらうことを忘れないでください。
万全の準備で不安を解消し、忘れられない素敵な旅に出かけましょう。
参考文献
- Vasdeki D, Tsamos G, Athanasiadou KI, Michou V, Botsarakos E, Doumas M, Kotsa K, Koufakis T. Above the Clouds with Diabetes: From Pathophysiological Considerations to Practical Recommendations for Safe Flights. High altitude medicine & biology 26, no. 1 (2025): 87-98.