「カレーは飲み物」ではありません。早食いが血糖値を急上昇させるメカニズムと対策糖尿病専門医が解説します!
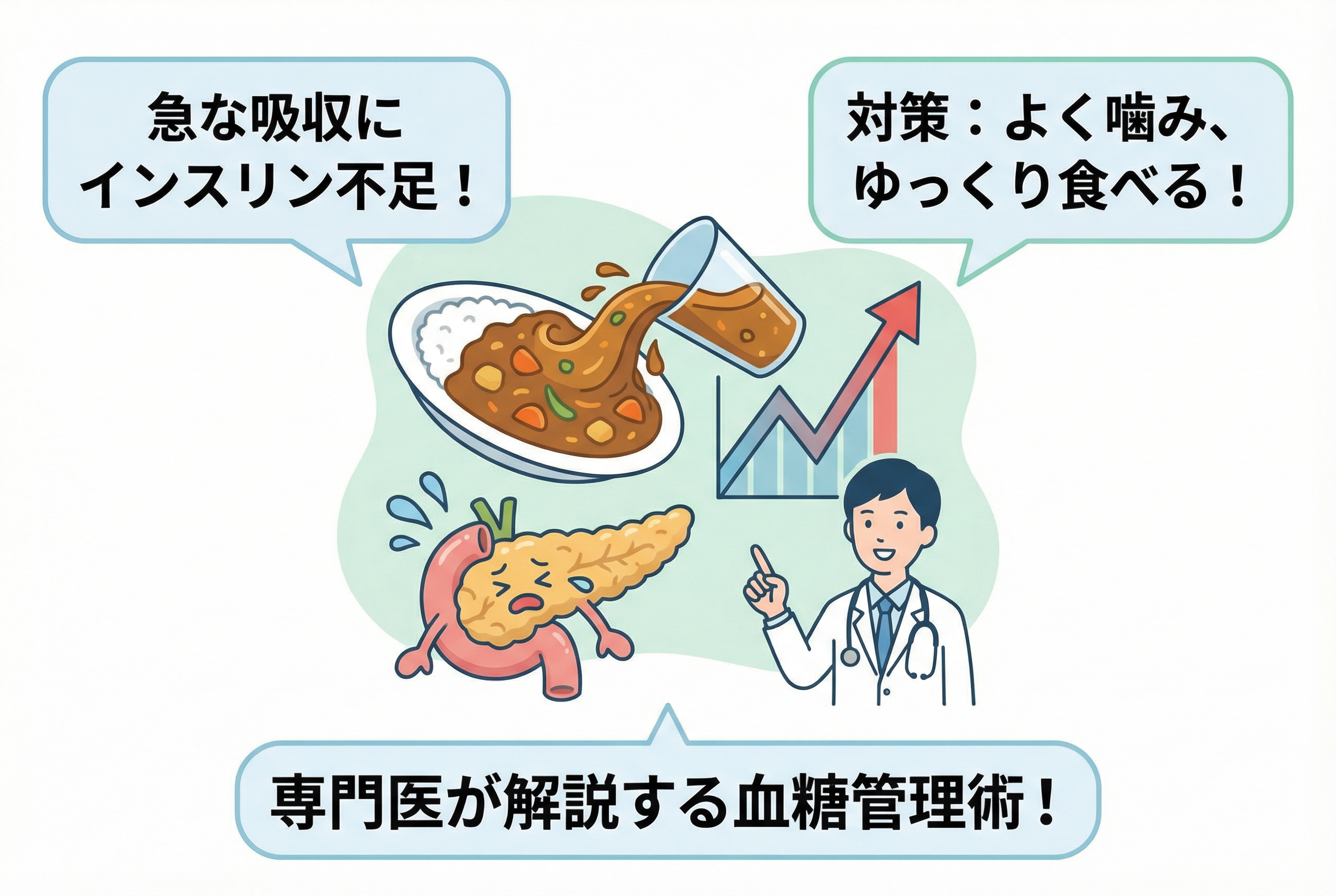
「食事後に襲いかかってくる強い眠気」「あんな甘いものがやめられない」。 もし、あなたにそんな心当たりがあるなら、その不調の原因は、考えない「早食い」の習慣にあるかもしれません。
この血糖値の乱高下は、肥満を考えるだけでなく、あなたの血管を静かに解決し、将来の糖尿病や動脈硬化のリスクを高める危険なサインです。
この記事では、医師が早食いの危険性について、身体の中で起きているのか科学を解明し、今日からすぐに実践できる具体的な対策まで詳しく解説します。
なぜ早食いは太る? 血糖値スパイクがわかる身体への影響
「食後に強く眠くて襲われる」「甘いものが無性に食べたくなる」。
もし、このようなお悩みがあれば、原因は「早食い」にはあるかもしれません。
食事をじっくりでかき込む習慣は、ご自分が考えるに以上の身体に影響を与えます。
特に注意したいのが、食事後の血糖値を乱高下させる「血糖値スパイク」です。
この血糖値のジェットコースターは、肥満だけでなく、血管を減らします。
そして将来の糖尿病や動脈硬化のリスクを高める危険なサインなのです。
ここでは糖尿病専門医の視点から、早食いがなぜ太るのかを解説します。
身体の中で起きているのか、4つの仕組みを一緒に見ていきましょう。
満腹中枢が働く前に食べ過ぎてしまう科学的考察
「お腹がいっぱい」と感じる満腹感は、脳にある満腹中枢からの指示です。
この満腹中枢が働き始めるには、食事を開始してから約20分かかります。
早食いをすると、脳が満腹を感じる前に必要以上の量を食べてしまいます。
満腹感は、以下の複数の情報が脳に行って初めて生まれる複雑な感覚です。
- 血糖値の上昇
食事で血液中のブドウ糖(血糖)が増加し、その情報が脳に伝わります。 - 消化管ホルモンの分泌
食べ物が腸を通る際にレプチンなどのホルモンが分泌されます。
このホルモンが、食欲を意識する信号として脳に送られます。 - 胃の物理的な拡張
食べ物で胃が膨らむと、その情報が神経を通して脳に伝わります。
早食い、特にあまり噛まずに飲み込むように食べるとどうなるでしょうか。
糖の吸収が遅れ、消化管ホルモンの分泌も鈍くなります。 そのため
、脳が満腹を感じるのが通常よりもさらに遅れてしまうのです。
結果、「満腹だ」と感じたとき、すでにカロリーオーバーになっています
。
血糖値の乱高下が目安の食事後の強い眠気と倦怠感の正体
食後に襲来して、抗いがしたい眠気やだるさ。
これも早食いが起きると「血糖値スパイク」が原因かもしれません。
血糖値スパイクとは、食後に血糖値が急上昇し、その後急降下する状態です。
身体の中では、次のようなことが順番に行われています。
- 血糖値の急上昇
で早食いをすると糖質が一気に吸収され、血糖値が徐々に上昇します
。 - インスリンの大量分泌
急上昇した血糖値を下げるため、すいは黙ってインスリンを大量分泌します。
インスリンは血糖値を下げる働きを持つホルモンです。 - 血糖値の急激な低下が
大量のインスリンの仕事で、今度は血糖値が下がりすぎることがあります。
これを「反応性低血糖」と呼び、身体に様々な不調をもたらします。
脳はブドウ糖を主なエネルギー源として活動しています。
反応性低血糖によって脳がエネルギー不足に陥ってどうなるか。
強い眠気、倦怠感、集中力の低下、時々頭痛などを控えます。
この血糖値の乱高下は、血管内壁へのダメージを与え続けます。
それが動脈硬化を促進し、心筋梗塞や脳梗塞のリスクを高めるのです。
インスリンの過剰分泌が中性脂肪を溜め込む仕組み
早食いによる血糖値の急上昇は、すい臓に大きな負担がかかります。 そして
、インスリンの過剰分泌という重要な状態をしっかりと確保します。
インスリンには、血液中のブドウ糖を細胞に取り込める大切な働きがあります
。
インスリンの働きを整理すると、以下のようになります。
- 役割1:エネルギー供給
血液中のブドウ糖を筋肉などの細胞に届け、活動エネルギーになります。 - 役割2:エネルギー貯蔵
使い切れなかったブドウ糖をコーグリゲンに変え、肝臓や筋肉に貯蔵します。 - 役割3:脂肪合成
残ったブドウ糖を中性脂肪に変え、脂肪細胞に蓄えます。
早食いでインスリンが過剰にされると、この「役割3」が強力に使われます。
食べたものがエネルギーとして使われにくい、脂肪として分泌されやすくなるのです
。
これは、細胞内で脂肪を作るように指示を出す仕組みのことです。この
スイッチが過剰に押されることで、脂肪の合成がどんどん促進されてしまいます
。
消化不良や胃腸への負担はどのように起こっているか
「よく噛んで食べる」という行為は、消化を助けるための重要な第一歩です。
よく噛むことには、主に2つの意味があります。
- 唾液による分解む
ことで唾液がたくさん秘密されます。
唾液に含まれるアミラーゼという消化酵素が、炭水化物を分解します。 - 食べ物の粉砕
食べ物を物理的に細かくすることで、胃液と混ざりやすくなります。
これにより、胃での消化や腸での吸収の効率が一層高まります。
あまり一番噛んで食べ物を飲むと、これらの大切なプロセスは省略されます。
大きなまま塊状の食べ物が胃に送られると、消化は大変です。
より多くの胃酸が必要になり、胃に長く留まるため胃もたれの原因になります。
食事は、栄養を摂るだけでなく、消化という一連の流れの始まりです。
口の中の丁寧な咀嚼(そしゃく)が、その後の消化プロセスを決めます。
胃腸の健康を守るためにも、食べ方を認めることが非常に重要なのです。
今日からできる!早食いをやめて血糖値をコントロールする7つの習慣
「でも、明日からすぐに生活を変えるのは難しい…」とは感じられないかもしれません。
大切なのは、完璧を目指すことではありません。できることから
一つずつ、無理のない生活に取り入れていきましょう。では
、今日からすぐに始められる血糖値コントロールの具体的な習慣をご紹介します。
ご自身の生活に取り入れやすいものから、ぜひ試してみてください。
まずは一口30回「噛む回数」を意識する
早食いをやめるための、最もシンプルで効果的な方法が「よく噛むこと」です。
食事を始めてから脳の満腹中枢が「お腹がいっぱいだ」と感じるまでには、
一応で話した通り、約20分かかるとあります。
よく噛むことで自然と食事に時間がかかり、満腹感が得られます。
満腹中枢が働き始める前に食べ過ぎてしまうのを防げるのです。
まずは「一口につき30回」を目標にしてみましょう。
意識するだけでも食事のペースは自然とゆっくりになります。
よく噛むことには、血糖値コントロール以外にも嬉しい効果がたくさんあります。
【よく噛むことのメリット】
- 食べ過ぎを防ぎ
満腹感を得やすくなり、摂取カロリーを自然に抑えられます。
噛むという行為自体が、脳のヒスタミン神経系を活性化させます
。 - 消化のサポート
唾液の分泌が促進され、食べ物が細かくなることで、胃腸への負担を軽減します。
唾液にはアミラーゼという消化酵素が含まれており、炭水化物を分解します。 - 血糖値上昇の抑制は
食事時間が長くなることで、糖の吸収が暖かくなります。これにより
、インスリンの慎重な秘密を避け、すい臓の負担が軽くなります。 - 脳の活性化
噛むというリズミカルな運動が、脳への血流を増やす働きを注目します。
いきなり30回が難しいなら、「いつもよりプラス5回たくさん噛む」から始めてみてください。
血糖値の上昇を暖かくする「ベジファースト」の実践方法
食事の「食べる順番」を工夫することも、血糖値の急上昇を気にするために非常に有効です。
その代表的なもの「ベジファースト」、その後野菜から先に食べる食事法です。
野菜に含まれる食物繊維が、食べた後から糖質の消化・吸収を遅くさせてくれます
。
【ベジファーストの基本的な順番】
- 食物繊維(野菜・きのこ・海藻類)
サラダ、おひたし、具沢山の味噌汁やスープなどから始めます。 - たんぱく質(肉・魚・製品)
次に焼き魚、お刺身、冷奴、卵料理などを食べます。 - 炭水化物(ごはん・パン・麺類)
最後に主食を食べます。
大切なのは、糖質が多い炭水化物を最後に食べることです。
ちなみに、特定の食品に偏ることはおすすめできません。
例えば、とんでもない高タンパク食と特定の食物繊維の組み合わせが、実はインスリンの見方のしやす
さ(インスリン感受性)に影響を与える可能性があり、
最近の研究で示唆されています
。
外食やコンビニ食でもできるメニュー選びのコツ
「外食やコンビニ食が多いから、食事の改善は難しい」と思っていませんか?
実は、意識して選んで血糖値コントロールは十分に可能です。
忙しい毎日の中でも、健康を選択するためのポイントをご紹介します。
【外食・コンビニでのメニュー選びのチェックリスト】
- □意外に「野菜」をプラスする
食事の最初にサラダ、野菜スティック、おひたし小鉢などを追加しましょう。 - □ 「定食スタイル」を選ぶ
丼ものや麺類などの単品より、主食・主菜・副菜がしっかりとした定食が理想です。 - □たんぱく質を意識する
おにぎりやパンだけでなく、サラダチキンやゆで卵、焼き魚などを組み合わせます。 - □ 「茶色い炭水化物」を選びます
白米より玄米、食パンより全粒粉パン、うどんより蕎麦を選びましょう。
これらは食物繊維が多く、食事後の血糖値が上がりにくい特徴があります。 - □ 揚げ物を憎む
唐揚げや天ぷらより、焼き魚や蒸し鶏など、調理法がシンプルなものを選びます。 - □ ドレッシングやタレに注意する
ノンオイルドレッシングを選びたり、タレはかけすぎずにつけたり工夫します。
これらのポイントを一つでも意識するだけで、食事後の血糖値の変動は大きく変わります。
ぜひ、次のお食事から試してみてください。
忙しい人でも食事時間を確保するための具体的な工夫
「ゆっくり食べる重要性はわかっているけど、ちょっと時間がとれない」。そう考え方も多いでしょう
。
ただし、食事は完全なエネルギー補給ではなく、心と体を休める大切な時間です
。
【食事時間を確保するための工夫】
- 食事の時間スケジュールに入れる
会議と同じように、昼食の時間カレンダーに「予定」として入れましょう。 - 「食べながら」をやめる
スマートフォンを見ながらといった「ながら食べ」は、満腹感が得られません。
脳が食事に集中できず、早食いや食べ過ぎの原因になります。 - 一つ口ごとに箸を
意識的に食事のペースを落とすための簡単なテクニックです。
会話を楽しんだり、窓の外を眺めたり時間を作りましょう。 - 調理時間を短縮する
カット野菜や惣菜などを上手に活用し、食べる時間を確保しましょう。
これらの工夫を試しても改善が難しい場合もあります。特に 、
すでに肥満や糖尿病でお悩みの方には、食事療法と並行して薬物療法を検討し ます 。
食習慣の改善に悩むだらだら専門医へ 血糖値の「見える化」から始める新たな対策を
ここまで早食いが影響を及ぼしたり、自分でできる対策についてお話ししてきました。しかし
、頭では理解していても、長年の習慣を一人で簡単のことではありません。
「たまたま、どうしても食事に時間をかけられない」
それは意志の弱さの問題ではなく、専門的なサポートが必要なサインかもしれません。
たち私専門家と一緒に、あなたに合った改善策を一から探していきましょう。
血糖値の変動がわかる「連続血糖測定器(リブレ)」とは
食習慣を改善するための始まりは、「自分の身体を正しく知る」ことです。
どんな食事や行動が血糖値に影響するのかを客観的に把握することが重要になります。そのための
強力なツールが「連続血糖測定器(リブレ)」です。
これは腕に小さなセンサーを付けるだけで、24時間自動で血糖値の変動を記録する機器です。
従来の指先穿刺による測定と違い、痛みはほとんどありません
。
【リブレで「見える化」できること】
- 食後の血糖値スパイク
何を食べた後に血糖値が急上昇しているのかが注目されます。
ご自身が良かれと思って選んでいた食品が、実は血糖値を上げていた、という発見もあります。 - 睡眠中の血糖値
自分では気づけない夜間の低血糖や、朝方の高血糖などを認識できます。
睡眠の質や翌朝の体調不良の原因が、夜間の血糖変動にあることも少なくありません。 - 運動の効果
運動の種類やタイミングが、血糖値にどう影響するのか具体的に確認できます。
効果が目に見えることで、運動を続けるモチベーションにもつながります。
このように値の動きをグラフで「見える化」することで、身体的に生活習慣の改善を実現します。
ご自身の身体の状態を客観的に理解することが、治療の大きな原動力になるのです。
とりあえずで受けられる保険適用の食事指導と栄養相談
「具体的に何を食べたら良いかわからない」「自分に合った食事プランを知りたい」。 そんな方のために
、とりあえず医師の診察に加え、管理栄養士による専門的な食事指導を行っています。 のは
、とりあえずの生活に寄り添って、無理なく続けられるアドバイスです。
私たちは画一的な指導ではなく、あなたの背景を丁寧なことから始めます。
- 外食やコンビニ食が多い方へメニュー
の選び方や、栄養バランスを整えるための「ちょい足し」の工夫など。 - 自炊をされる方へ
血糖値が上がりにくい調理法や、満足感を高める食材の組み合わせの提案など。 - 仕事が不規則な方へ
時間がかからない中でも実践できる食事のタイミングや、間の食事の選び方のコツなど。
糖尿病やその一歩手前の状態(境界型糖尿病)と診断された場合、医師の指示に基づく管理栄養士の栄養相談には健康保険が適用されます。
費用面でもご心配な方も、まずは一度お気軽にご相談ください。
あなたの食生活を、専門家の視点からしっかりとサポートします。
専門家による生活習慣病を含む治療計画
血糖値の問題は、制限食事だけの問題ではありません。
実は、日々のストレスも血糖コントロールに大きく影響します。
強いストレスは、体内のホルモンバランスを司る「視床下部-下垂体-副腎(HPA)軸」や交感神経系の働きを乱します。
これらは血糖値を上げるホルモンの分泌をコントロールし、インスリンの反応を悪くさせることが起こります。
つまり、生活習慣病は、複雑な神経内分泌-免疫の相互作用が関わる「全身の状態」として認識することが重要なのです
。
| 治療の柱 | 具体的な内容 |
|---|---|
| 食事療法 | 血糖値の「見える化」と栄養相談に基づき、継続可能な個別プランを立てます。 |
| 運動療法 | 効果的な運動の種類やタイミング、安全に行うための注意点などをご指導します。 |
| 薬物療法 | 必要に応じて、医学的根拠や各種ガイドラインに沿って、あなたの身体の状態に合わせた薬剤の選択を検討します。 |
| 生活指導 | ストレス管理や睡眠の質の改善など、生活全般に関する専門的なアドバイスを行います。 |
これらの治療を組み合わせ、あなたの身体の状態を総合的に判断します。
私たち医療者とあなたが二人三脚となり、同じ目標に向かって改善を目指して頑張りましょう。
糖尿病リスクを軽減するための将来の予防的アプローチ
「健康で診断血糖値が高いと指摘されたが、まだ病気ではないから大丈夫」。
そのように考えているので、少し注意が必要です。
糖尿病は、一度発症すると完治が確信的ですが、将来的にはさまざまな混乱を考える可能性があります
。
幸いなことに、糖尿病の治療や予防に関する研究は日々進歩しており、新しい選択肢も増えています。
たとえば、体重コントロールを助ける「アミリン受容体作動薬」のような新しいタイプの治療法もその一つです。
これらの薬は、将来的な心臓や腎臓といった重要な臓器を守る効果も期待されています。
さらに専門的な研究では、これらの新しい薬と血圧に関わる「レニン-アンジオテンシン系(RAS)」という仕組みの関係も調査されています。
より効果的に心臓や腎臓を守るため、治療戦略の開発が進められているのです
。
早い段階から専門医と一緒に取り組むことで、途中予防医学の進歩の努力も受けながら、あなたに合った計画を一緒に進めていくことが可能です。
健康診断の結果に少しでも不安があっても、そのまま放置せずにご相談ください。
まとめ
今日は、「早食い」が血糖値の急上昇を考える思考と、今日からできる対策について詳しく解説しました。 早食いは
、満腹感を得る前に食べ過ぎてしまうだけでなく、インスリンの過剰分泌によって脂肪を溜め込みやすくする、将来の糖尿病リスクを高める危険な習慣です。
たとえば「一口30回噛む」「野菜から食べるベジファースト」など、ご自身のペースでできるか試してみてください。
もし食生活の改善に難しさを感じたり、健康診断の結果に不安が生じる場合は、当面は一人で悩まないでください。 医師と一緒に血糖値の動きを「見える化」することで、あなたに合った最適な解決策がきっと見つかります。 健康な未来のために、まずはお気軽にご相談ください。
参考文献
- Chen C、Gao H、Tian Q、Cao J.「cAMP-PKA/EPAC シグナル伝達経路: 脂質恒常性の重要な調節因子」。脂肪細胞 15、いいえ。 1 (2026): 2603605。
- Horn DB、Ryan DH、Kis SG、Alves B、Mu Y、Kim SG、Aberle J、Bain SC、Allen S、Sarker E、Wu Q、Stefanski A、Jouravskaya I、ATTAIN-2試験研究者。「2型糖尿病患者の肥満治療のための経口小分子GLP-1受容体作動薬オルフォルグリプロン(ATTAIN-2):第3相、二重盲検、無作為化、多施設共同、プラセボ対照試験」Lancet(ロンドン、イングランド)406、no. 10522(2026):2927-2944。
- Muskiet MHA、Nardone M、Rensen PCN、Cherney DZI、Cooper ME。「アミリンとレニン・アンジオテンシン系:アミリンベースの治療におけるリスクか機会か?」Lancet (London, England) 406、no. 10522 (2026): 2980-2983。
- Shao B、Wu K、Fan Z、Gao X、Wan S、Xiao L、Zuo Y、Pi J、Sun P.「慢性前立腺炎/慢性骨盤痛症候群の現在の研究ホットスポットと課題:神経内分泌メカニズム」Annals of medicine 58、no. 1 (2026): 2616886。
- van Kalkeren CAJ、van Deuren T、Coenjaerds MMJ、Galazzo G、Barnett DJM、Penders J、Hartmann B、Holst JJ、Canfora EE、Blaak EE。「高タンパク質食を背景とした緩やかに発酵する食物繊維混合物が、過体重者のインスリン感受性と代謝健康に及ぼす影響:ランダム化プラセボ対照試験」Gut microbes 18、no. 1 (2026): 2606473。



