糖尿病かもと思ったら何科に行くべき?検査内容と受診の目安を専門医が徹底解説
「健康診断で血糖値の高さを指摘された」「最近、喉が渇くだけでなく、疲れやすさを感じる」——。そんな体の変化に、不安を覚えていませんか?糖尿病は初期症状がほとんどなく、自覚がないまま静かに進行するため「サイレントキラー」とも呼ばれる病気です。放置すれば、失明や人工透析につながる深刻な合併症を引き起こすリスクもあります。
この記事では、「糖尿病かも?」と感じたときに何科へ行くべきか、受診の目安となる初期症状のセルフチェック、そして初診時の検査内容や費用まで、糖尿病専門医が網羅的に解説します。ご自身の体のサインを正しく理解し、大切な健康を守るための第一歩を踏み出しましょう。
糖尿病かも?受診の目安となる初期症状と検査の基準値
「最近、なんだか体の調子が優れない」「健康診断の結果が気になっている」など、ご自身の体について不安を感じていらっしゃるかもしれませんね。
糖尿病は、初期の段階では自覚できるような変化がほとんどなく、静かに進行していくことが多い病気です。しかし、体のささいなサインに気づいたり、健康診断の数値を正しく理解したりすることで、早い段階で対応することができます。
ここでは、受診の目安となる症状や検査の基準値について、糖尿病専門医の視点から詳しく解説していきます。一緒にご自身の体の状態を確認していきましょう。
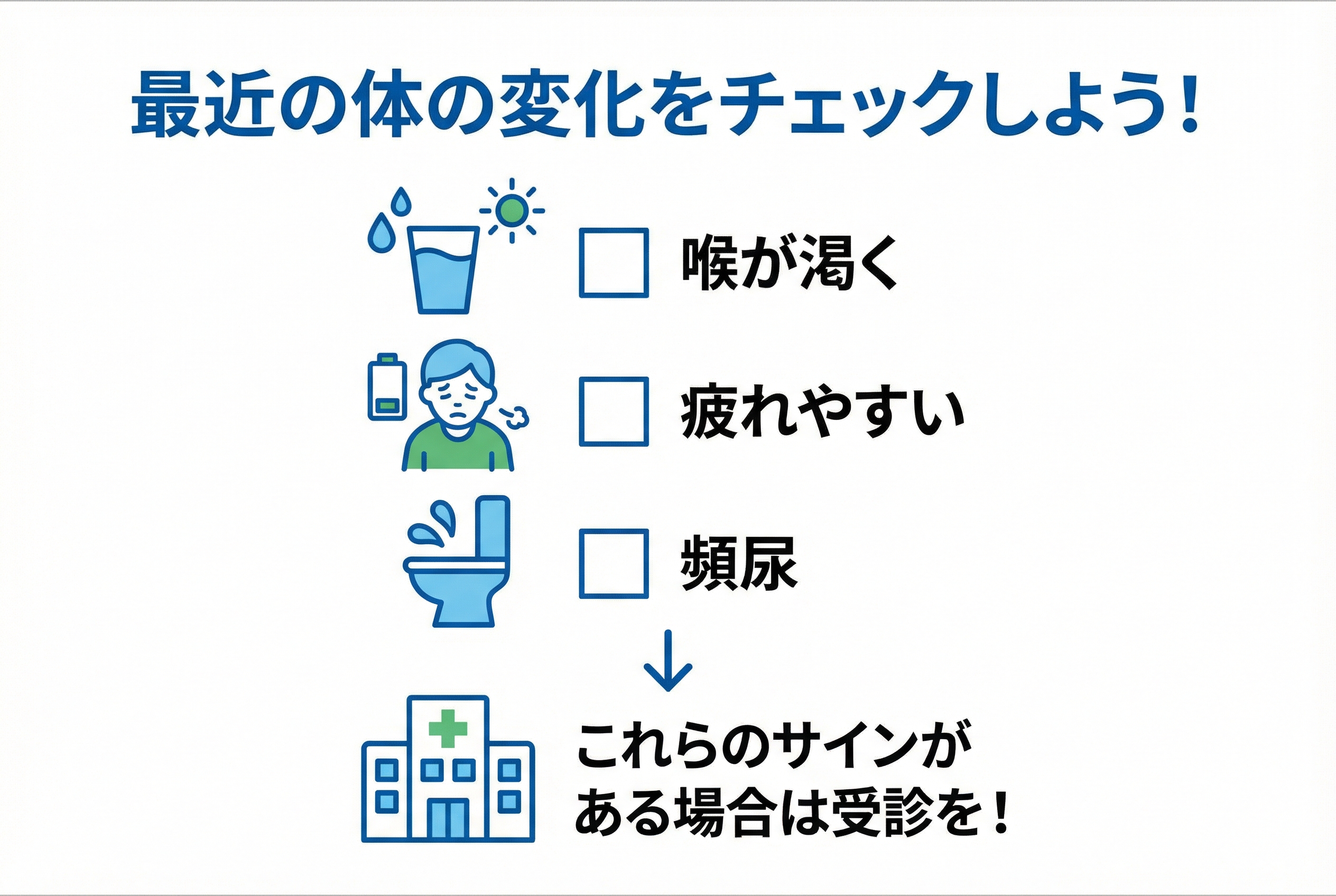
喉の渇きや頻尿だけじゃない!見逃しやすいサインのセルフチェックリスト
糖尿病の代表的なサインとして「喉が異常に渇く」「トイレが近い」などがよく知られていますが、実はそれ以外にも見逃されやすいサインがたくさんあります。
血糖値が高い状態(高血糖)が続くと、体のエネルギー利用や免疫機能、血流など、さまざまな部分に影響が出てくるためです。以下に当てはまるものがないか、ご自身の体調を振り返ってみてください。
【糖尿病の見逃しやすいサイン・セルフチェック】
-
☐ 全身がだるい、疲れやすい 高血糖の状態では、細胞がエネルギー源であるブドウ糖をうまく取り込めず、エネルギー不足に陥ります。そのため、十分な休息をとっても疲れが取れないことがあります。
-
☐ しっかり食べているのに体重が減ってきた 利用できなかったブドウ糖は尿として排出されてしまいます。体はエネルギー不足を補うため、代わりに筋肉や脂肪を分解してエネルギー源にするため、体重が減少します。
-
☐ 視力が落ちた、目がかすむことがある 高血糖により、目のレンズの役割を持つ水晶体の水分量が変化し、ピントが合いにくくなることがあります。急に視力が変わったと感じる場合は注意が必要です。
-
☐ 手や足の先がしびれたり、感覚が鈍くなったりする 高血糖は、神経に栄養を送る細い血管を傷つけます。これが糖尿病の三大合併症の一つである「神経障害」の初期サインであり、手足の先に違和感として現れます。
-
☐ 切り傷や擦り傷が治りにくくなった 高血糖は血液の流れを悪くするだけでなく、体を細菌などから守る免疫細胞の働きを低下させます。そのため、傷の修復に必要な栄養や酸素が届きにくくなり、治りが遅くなります。
-
☐ 肌が乾燥してかゆみがある 頻尿による脱水症状や、皮膚の血行不良、免疫力の低下などが原因で、肌のバリア機能が弱まり、乾燥やかゆみを引き起こしやすくなります。
-
☐ 歯周病が悪化した、または繰り返す 口の中は細菌が繁殖しやすく、免疫力の低下は歯周病の悪化に直結します。糖尿病は歯周病の危険因子であり、逆に歯周病が血糖コントロールを悪化させることも知られています。
-
☐ 膀胱炎などの感染症にかかりやすくなった 免疫力の低下に加え、尿に糖が混じることで細菌が繁殖しやすくなるため、膀胱炎や皮膚の感染症(おできなど)を繰り返しやすくなります。
近年の研究では、日々の食事が腸内細菌のバランスを整え、それが私たちの免疫機能に大きく影響することが示唆されています。一つでも当てはまるサインがあれば、決して放置せず、一度専門医に相談することをおすすめします。
健康診断で「血糖値」「HbA1c」を指摘されたら見るべき数値
健康診断は、自覚しにくい体の変化に気づくための大切な機会です。特に「血糖値」や「HbA1c(ヘモグロビンエーワンシー)」の項目で異常を指摘された場合は、その数値の意味を正しく理解することが重要です。
-
空腹時血糖値 10時間以上食事をとらない状態で測定した、血液中のブドウ糖の濃度です。食事の影響を受けないため、その時点での基礎的な血糖の状態がわかります。
-
HbA1c(ヘモグロビンエーワンシー) 赤血球の中にあるヘモグロビンというたんぱく質に、ブドウ糖がどのくらい結合しているかを示す数値です。過去1〜2ヶ月間の血糖値の平均的な状態がわかるため、「血糖値の通信簿」とも呼ばれます。
これらの検査結果は、以下の表のように「正常型」「境界型(糖尿病予備群)」「糖尿病型」の3つに分けられます。
| 検査項目 | 正常型 | 境界型(糖尿病予備群) | 糖尿病型 |
|---|---|---|---|
| 空腹時血糖値 | 110mg/dL未満 | 110~125mg/dL | 126mg/dL以上 |
| HbA1c | 5.6%未満 | 5.6~6.4% | 6.5%以上 |
「境界型」は、まだ糖尿病ではありませんが、血糖値が高めの状態で、将来糖尿病になる可能性が高いことを示す重要なサインです。この段階で生活習慣を見直すことで、糖尿病への進行を防いだり、発症を遅らせたりすることが十分に可能です。ご自身の結果がどの区分に入るのかを確認し、少しでも不安があればぜひご相談ください。
この症状が出たらすぐ病院へ!緊急性が高い危険なサイン
糖尿病はゆっくり進行することが多い一方で、血糖値が極端に高くなることで、命に関わる危険な状態(糖尿病急性合併症)に陥ることがあります。
以下のようなサインが見られる場合は、様子を見ずに、ただちに医療機関を受診してください。夜間や休日であっても、ためらわずに救急外来を受診するか、救急車を呼ぶことを検討しましょう。
【緊急性が高い危険なサイン】
- ひどい口の渇き、大量の尿、急激な体重減少
- 強い倦怠感、吐き気や嘔吐、腹痛
- 意識がもうろうとする、呼びかけへの反応が鈍い
- 呼吸が速く、深く、息が果物のような甘酸っぱい匂いがする
これらの症状は「糖尿病ケトアシドーシス」や「高血糖高浸透圧症候群」といった、緊急の治療が必要な状態のサインである可能性があります。
「糖尿病ケトアシドーシス」は、体がブドウ糖を使えず、代わりに脂肪を分解して「ケトン体」という酸性の物質を作りすぎ、血液が危険なほど酸性に傾いてしまう状態です。
「高血糖高浸透圧症候群」は、極度の高血糖により血液が濃くなり、深刻な脱水状態に陥るものです。どちらも意識障害などを引き起こす非常に危険な状態で、一刻も早い対応が必要です。
糖尿病の治療は日々進歩しており、このような危険な状態になる前に、早期に適切な治療を始めることが何よりも大切です。最近では、良好な血糖コントロールだけでなく、体重減少も期待できる経口薬(飲み薬)が登場するなど、治療の選択肢は大きく広がっています。心配な症状があれば、決して一人で抱え込まず、私たち専門医にご相談ください。
糖尿病は何科?内科・糖尿病内科の選び方と初診の流れ
健康診断で血糖値の高さを指摘されたり、ご自身の症状から「もしかして糖尿病かも?」と感じたりしたとき、何科を受診すればよいのか迷ってしまいますよね。
糖尿病の疑いがある場合は、まずはお近くの内科、できれば糖尿病を専門とするクリニックを受診することが大切です。糖尿病は長く付き合っていく病気だからこそ、信頼できる医師を見つけ、適切な初期対応を行うことが、その後の治療を大きく左右します。
ここでは、クリニックの選び方から初診時の流れ、準備しておくと良いことまで、専門医の視点から具体的に解説します。一緒に一歩ずつ確認していきましょう。
「一般内科」と「糖尿病専門医」はどう違う?それぞれの役割とメリット
「内科」と「糖尿病内科」は、どちらも糖尿病を診療しますが、その専門性には違いがあります。ご自身の状況に合わせて、適切な医療機関を選ぶことが重要です。
| 一般内科 | 糖尿病専門医 | |
|---|---|---|
| 役割 | 風邪や腹痛、生活習慣病など、幅広い病気の初期診断と治療を行います。「かかりつけ医」として、まず相談する窓口の役割を担います。 | 糖尿病とその合併症に関する深い知識と豊富な治療経験を持つ、糖尿病治療のスペシャリストです。より専門的な視点で診療にあたります。 |
| メリット | ・気軽に相談できる ・糖尿病以外の病気も総合的に診てもらえる |
・合併症の早期発見や管理に強い ・一人ひとりの病状や生活に合わせた専門的な治療を提案できる ・新しい治療法に関する情報も提供しています |
まずはお近くの内科で相談することも一つの方法です。しかし、血糖値がかなり高い場合や、すでに合併症が心配な方は、最初から糖尿病専門医のいるクリニックの受診をおすすめします。
専門医は、単に血糖値を下げることだけを目指すのではありません。心臓や腎臓といった重要な臓器を守るという視点を持ち、血圧や脂質異常症など他の疾患との関連も考慮しながら、多角的な治療計画を立てることができます。
近年では、良好な血糖コントロールだけでなく、体重減少も期待できる新しいタイプの飲み薬(経口GLP-1受容体作動薬など)も登場しています。専門医は、新しい治療選択肢についても知識を有しており、患者さん一人ひとりの状態に合わせた治療法を提案することが可能です。
初めての受診で聞かれることリストと準備すべき持ち物
初めての診察では、緊張してしまい、伝えたいことを忘れてしまうかもしれません。事前に少し準備をしておくと、安心して医師と話すことができます。
【医師からよく聞かれることリスト】 診察をスムーズに進めるために、以下の内容をメモにまとめておくと安心です。
-
気になる症状 いつから、どのような症状がありますか?(例:喉が渇く、トイレが近い、体重が減った、疲れやすい、など)。症状の具体的な内容が、診断の重要な手がかりになります。
-
生活習慣 食事の内容や時間、運動の習慣、飲酒や喫煙の有無についてお伺いします。治療計画を立てる上で、普段の生活を知ることがとても大切です。
-
かかったことのある病気(既往歴) 大きな病気や手術の経験、現在治療中の病気などをお聞かせください。他の病気が血糖値に影響している可能性もあります。
-
ご家族の病気(家族歴) ご両親やご兄弟に糖尿病の方がいるかをお伺いします。糖尿病には、遺伝的な要因が関わることが知られています。
-
服用中の薬 他院で処方されている薬や、市販薬、サプリメントなどについて教えてください。薬の飲み合わせなどを確認するために必要です。(お薬手帳があればご持参ください)
うまく話せなくても全く問題ありません。私たちが一つひとつ丁寧にお聞きしますので、リラックスしてお越しください。
【準備すべき持ち物リスト】
- 健康保険証(またはマイナンバーカード)
- お薬手帳(お持ちの方)
- 健康診断や人間ドックの結果票(直近のものがあればぜひお持ちください)
- ご自身で測定した血圧や血糖値の記録(もしあれば)
どんな検査をするの?痛くない?初診の検査内容と費用の目安
「検査」と聞くと、痛いのではないか、時間がかかるのではないかと心配になるかもしれません。糖尿病の初診で行う検査は、身体への負担が少ないものがほとんどですので、ご安心ください。
【初診の主な検査内容】
| 検査の種類 | 内容 | わかること |
|---|---|---|
| 問診・診察 | 医師が症状や生活習慣などについてお話を伺い、診察します。 | 全体的な健康状態や糖尿病のリスクを把握します。 |
| 血液検査 | 腕から少量の血液を採り、血糖値やHbA1c(ヘモグロビンエーワンシー)の値を調べます。 | ・血糖値:採血した「その時点」での血液中のブドウ糖の濃度 ・HbA1c:「過去1~2ヶ月」の血糖値の平均的な状態 |
| 尿検査 | 尿を採取し、尿の中に糖やケトン体、たんぱく質などが出ていないかを調べます。 | 血糖値が高い状態が続いているか、腎臓への負担がかかっていないかなどの目安になります。 |
検査の痛みは、基本的に血液検査の際の注射針によるチクッとした痛みだけです。当院では、患者さんの負担を少しでも軽くするため、指先からごくわずかな血液で測定できる機器も用意しています。
さらに、腕にセンサーを装着するだけで、採血せずに24時間の血糖値の動きを把握できる持続血糖測定器(CGM)も導入しています。痛みが苦手な方や、より詳しくご自身の血糖変動を知りたい方は、どうぞ遠慮なくご相談ください。
費用は、保険診療(3割負担)の場合、初診料と上記の基本的な検査料を合わせて、おおよそ3,000円~5,000円程度が目安となります。
近くで評判の良い専門クリニックを探す3つのポイント
糖尿病は長く付き合っていく病気です。だからこそ、信頼して相談できる「かかりつけ医」を見つけることが、治療を前向きに続ける上で非常に重要になります。
1. 糖尿病専門医・指導医が在籍しているか 日本糖尿病学会が認定する「専門医」や「指導医」は、糖尿病治療に関する深い知識と豊富な経験を持つ医師の証です。専門医がいるクリニックでは、合併症の管理や新しい治療法も含めた、質の高い医療が期待できます。クリニックのウェブサイトなどで確認してみましょう。
2. 無理なく通い続けられるか(場所・時間) 糖尿病の治療は、マラソンのように長期的な視点で継続することが大切です。ご自宅や職場からアクセスしやすい場所にあるか、ご自身の生活リズムに合う診療時間であるかは、治療を中断しないためにとても重要なポイントです。当院のように、土日診療や夜間診療を行っているクリニックは、お忙しい方でも通院を続けやすいでしょう。
3. 相談しやすい雰囲気と充実した設備があるか 医師やスタッフが親身に話を聞いてくれる、質問しやすい雰囲気のクリニックを選びましょう。また、糖尿病の合併症を調べるための検査機器(眼底カメラや動脈硬化を調べる機器など)が院内に整っているかも、良いクリニックを見分ける一つの目安になります。ウェブサイトの情報や、実際にお電話で問い合わせてみた際の対応なども参考にしてみてください。
診断後の不安を解消!治療法と生活で使える公的支援
「糖尿病です」と告げられたとき、多くの方が将来への不安や戸惑いを感じることと思います。「これからどうなってしまうのだろう」「食事制限が大変そう」「治療はずっと続くの?」など、さまざまな思いが頭をよぎるかもしれません。
しかし、どうか一人で悩まないでください。糖尿病は、正しい知識を持って上手に付き合っていくことで、合併症を防ぎ、健康な方と変わらない生活を送ることができる病気です。あなたの不安を少しでも和らげられるよう、ここからは治療の基本的な考え方や、生活のヒントを具体的にお伝えします。一緒に一歩ずつ進んでいきましょう。
治療は一生続く?食事・運動・薬物療法の基本的な考え方
「治療は一生続くのですか?」というご質問をよくいただきます。 確かに糖尿病は、高血圧などと同じように、長く付き合っていく必要のある慢性疾患です。
しかし、それは「つらい治療がずっと続く」という意味ではありません。ご自身の身体の状態をよく知り、生活習慣を整えながら血糖値を上手にコントロールしていくことが目標になります。治療の基本は「食事療法」「運動療法」「薬物療法」の3本柱です。
-
食事療法 食べる量を極端に減らすのではなく、「何を」「どれだけ」「どのように」食べるかを見直すことが基本です。バランスの良い食事を1日3回、規則正しくとることが大切になります。
-
運動療法 ウォーキングや軽いジョギングなどの有酸素運動がおすすめです。大切なのは継続すること。まずは無理のない範囲で、日常生活に運動を取り入れることから始めてみましょう。
-
薬物療法 食事や運動だけでは血糖コントロールが難しい場合に、お薬の力を借ります。飲み薬から注射薬まで様々な種類があり、患者さん一人ひとりの状態に合わせて最適な薬を選択します。
近年、糖尿病治療は目覚ましく進歩しています。特に肥満を伴う2型糖尿病の方にとっては、治療の選択肢が大きく広がりました。
例えば、新しい経口薬(飲み薬)の中には、血糖値を下げるだけでなく、食欲を抑えることで体重減少も期待できる「経口GLP-1受容体作動薬」などが登場しています。ある研究では、このタイプの薬を肥満のある2型糖尿病患者さんに使用したところ、体重とHbA1c(過去1〜2ヶ月の血糖の平均値)の両方が有意に改善したことが報告されました。
また、糖尿病の治療は血糖値だけでなく、血圧の管理も非常に重要です。高血圧を合併している方には、心臓や腎臓を守る効果を考え、特定の血圧の薬(RAS阻害薬)を併用することがあります。糖尿病治療薬と血圧の薬をうまく組み合わせることが、将来の心臓病や腎臓病のリスクを減らす上で、より良い治療効果につながる可能性が示唆されています。
合併症(目・腎臓・足のしびれ)を防ぐために今日からできること
糖尿病の治療で最も大切な目標は、血糖値を良好にコントロールし、合併症を防ぐことです。高血糖の状態が続くと、全身の細い血管が静かに傷つけられ、特に目、腎臓、神経にダメージが及びやすくなります。
これらは「3大合併症」と呼ばれ、自覚症状がないまま進行することが多いため、非常に注意が必要です。
-
糖尿病網膜症(目) 目の奥にある網膜の血管が傷つき、視力低下や、進行すると失明に至ることもあります。
-
糖尿病腎症(腎臓) 腎臓のフィルター機能が低下し、体内の老廃物をうまく排出できなくなります。進行すると人工透析が必要になる場合があります。
-
糖尿病神経障害(神経) 手足のしびれや痛み、感覚が鈍くなるなどの症状が現れます。足の感覚が鈍ると、怪我に気づきにくく、足壊疽(えそ)の原因になることもあります。
これらの怖い合併症は、日々の少しの心がけで予防することができます。今日から始められる具体的な行動を下の表にまとめました。
| 項目 | 具体的な行動 | なぜ大切なのか |
|---|---|---|
| 血糖コントロール | 食事・運動・薬物療法を医師の指示通りに続け、HbA1c7.0%未満を目標に血糖値を安定させましょう。 | 良好な血糖コントロールが、合併症予防の最も基本で重要な対策です。 |
| 定期的な検査 | 症状がなくても、定期的に眼科検診や腎機能の検査(尿検査・血液検査)を受けましょう。 | 合併症は自覚症状なく進行します。検査によって早期発見・早期治療が可能です。 |
| 血圧・脂質の管理 | 血圧やコレステロール値も血管に大きな影響を与えます。食事や運動、必要に応じてお薬で管理することが重要です。 | 動脈硬化の進行を防ぎ、心筋梗塞や脳梗塞のリスクを減らします。 |
| フットケア | 毎日、お風呂上がりなどに足に傷や変色、タコやウオノメがないか観察しましょう。足を清潔に保ち、自分に合った靴を選ぶことも大切です。 | 神経障害で感覚が鈍ると、小さな傷が大きなトラブルにつながります。早期発見が鍵です。 |
| 禁煙 | 喫煙は血管を傷つけ、血流を悪化させます。合併症のリスクを著しく高めるため、禁煙は非常に効果的な予防策です。 | 禁煙は、糖尿病のあらゆる合併症のリスクを下げることが科学的に証明されています。 |
家族や職場にどう伝える?病気と上手に付き合うためのヒント
糖尿病と診断されたことを、周りの人にどう伝えるべきか悩む方は少なくありません。病気のことを話すのは勇気がいることですが、一人で抱え込まず、信頼できる方の理解と協力を得ることが、前向きな治療につながります。
伝える相手とポイント
-
ご家族へ
- なぜ伝えるか 食事の準備や体調の変化に気づいてもらうためです。また、低血糖(血糖値が下がりすぎること)を起こした際の対応をお願いするためにも、一番身近なサポーターになってもらうことが大切です。
- 伝え方のヒント 「糖尿病になったんだ。食事で少し気をつけることがあるから協力してほしい」「もし、急に冷や汗をかいたりふらついたりしたら、このジュースを飲ませてほしい」など、具体的に何をしてほしいかを伝えると良いでしょう。
-
職場へ
- なぜ伝えるか 全員に伝える必要はありませんが、直属の上司や信頼できる同僚に話しておくと安心です。急な体調不良や、会食時のメニューへの配慮、定期的な通院への理解を得やすくなります。
- 伝え方のヒント 「持病で定期的な通院が必要です」「血糖値のコントロールをしており、体調によって休憩をお願いすることがあるかもしれません」など、仕事に支障が出ないように自己管理している姿勢と、配慮してほしい点を簡潔に伝えるのがポイントです。
病気のことを打ち明けるかどうか、誰に伝えるかは、ご自身の判断が最も尊重されるべきです。しかし、周りのサポートは、治療という長い道のりを歩む上で、大きな力になります。当院では、療養生活に関するご相談もいつでもお受けしています。どんな些細なことでも、私たち医療スタッフに遠慮なくお声がけください。
まとめ
今回は、糖尿病の初期症状や受診の目安、そして治療の基本的な考え方について詳しく解説しました。
喉の渇きや体重減少といったサインはもちろん、健康診断で血糖値やHbA1cの数値を指摘された場合は、決して放置しないでください。糖尿病は静かに進行しますが、早期に発見し、適切な治療を始めれば、怖い合併症を防ぎ、健やかな毎日を送ることが十分に可能です。
「糖尿病かも?」という不安は、専門医に相談することで解消できます。一人で悩まず、まずはお近くの内科、できれば糖尿病専門医のいるクリニックへ足を運んでみましょう。それが、ご自身の未来の健康を守るための大切な第一歩になります。
参考文献
- Horn DB, Ryan DH, Kis SG, Alves B, Mu Y, Kim SG, Aberle J, Bain SC, Allen S, Sarker E, Wu Q, Stefanski A, Jouravskaya I and ATTAIN-2 Trial Investigators. “Orforglipron, an oral small-molecule GLP-1 receptor agonist, for the treatment of obesity in people with type 2 diabetes (ATTAIN-2): a phase 3, double-blind, randomised, multicentre, placebo-controlled trial.” Lancet (London, England) 406, no. 10522 (2026): 2927-2944.
- Girdhar K, Dedrick S, Rhodes L, Kim D, Powis A, Mahon C, Chapdelaine H, Obaid L, McNamara M and Altindis E. “Diet, gut microbiome, and type 1 diabetes: from risk to translational opportunity.” Gut microbes 18, no. 1 (2026): 2614039.
- Muskiet MHA, Nardone M, Rensen PCN, Cherney DZI and Cooper ME. “Amylin and the renin-angiotensin system: risk or opportunity in amylin-based therapy?” Lancet (London, England) 406, no. 10522 (2026): 2980-2983.