糖尿病が遺伝する確率と、発症を防ぐために今からできることを専門医が解説!
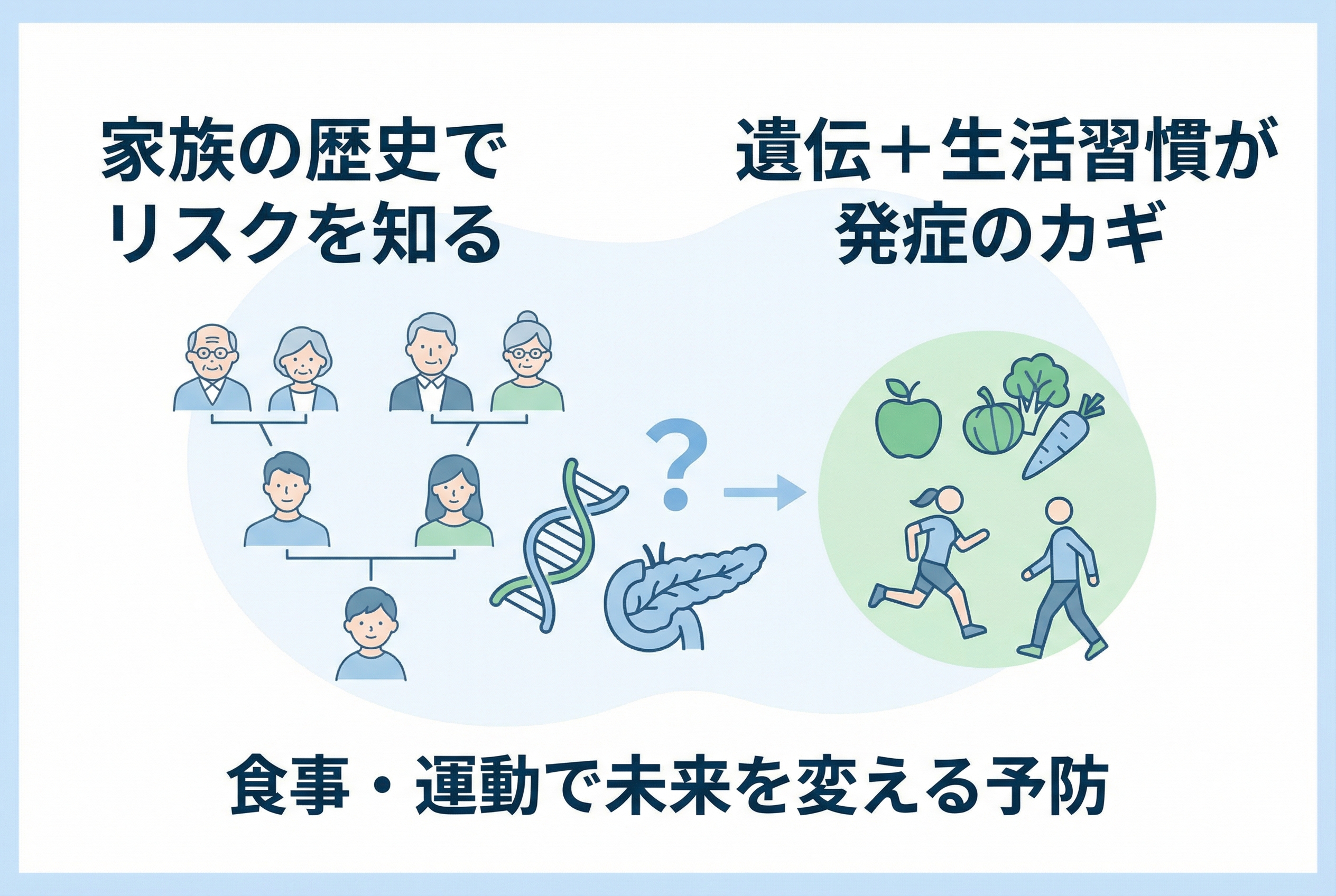
ご家族に糖尿病の方がいると、「自分もいつか…」「子どもに影響はないだろうか」と不安に感じるのは当然のことです。実際に、日本の糖尿病患者の9割以上を占める2型糖尿病では、ご両親がともに糖尿病の場合、お子さんの発症確率は40〜50%にも上ると報告されています。
この数字だけを見ると、遺伝からは逃れられないと感じるかもしれません。しかし、それは大きな誤解です。糖尿病の発症は、遺伝という変えられない”設計図”だけで決まるわけではなく、食生活や運動不足といった「生活習慣」が、発症のスイッチを押す最大の要因なのです。
この記事では、糖尿病専門医が遺伝の正しい知識と、たとえ遺伝的なリスクがあっても発症を防ぐために今日からできる具体的な方法を解説します。変えられない不安を、ご自身の行動で未来の健康という希望に変えていきましょう。
親が糖尿病だと子供も?気になる遺伝確率
ご家族に糖尿病の方がいらっしゃると、「自分も将来なるのでは」「子どもに影響はないだろうか」とご心配になるのは、とても自然なことです。
糖尿病と遺伝には確かに関係があります。しかし、「親が糖尿病なら子も必ずなる」というわけでは決してありません。遺伝はあくまで糖尿病のなりやすさ(体質)に関わる一部分です。
まずは正しい知識を身につけ、ご自身の状況を客観的に把握することが大切です。ここでは糖尿病専門医の立場から、気になる遺伝との関係を詳しく解説します。
1型糖尿病と2型糖尿病で異なる遺伝の仕組み
糖尿病は、原因によっていくつかの種類に分けられます。中でも患者さんの数が特に多いのが「1型糖尿病」と「2型糖尿病」です。この2つは、遺伝との関わり方が大きく異なります。
-
1型糖尿病
主に子どもや若い方に発症することが多いタイプです。これは、自分の体を守る免疫システムが、誤ってインスリン(血糖値を下げる唯一のホルモン)を作る膵臓の細胞を攻撃してしまう自己免疫疾患と考えられています。生活習慣とは直接関係なく発症するのが特徴です。
遺伝的に1型糖尿病になりやすい体質の方が、ウイルス感染などをきっかけに発症すると考えられてきました。さらに近年の研究では、食事の内容や腸内環境といった遺伝以外の要因が、発症の引き金になる可能性も指摘されています。 -
2型糖尿病
日本の糖尿病患者さんの9割以上を占める、最も一般的なタイプです。こちらは「遺伝的に糖尿病になりやすい体質」と、食べ過ぎや運動不足、肥満といった「生活習慣の乱れ」の両方が重なることで発症します。
つまり、遺伝要因だけで発症するわけではなく、生活習慣という後天的な要因が大きな引き金(スイッチ)になるのです。
遺伝的な影響の強さを客観的に示す研究に、遺伝情報が全く同じ一卵性双生児の研究があります。片方が糖尿病になった時、もう一人も発症する確率を見ると、1型糖尿病では30〜70%、2型糖尿病では約75%と報告されています。
この結果からも、特に2型糖尿病において遺伝的な影響が強いことがわかります。
| 1型糖尿病 | 2型糖尿病 | |
|---|---|---|
| 主な原因 | 自己免疫、遺伝的要因、環境要因(ウイルス感染、食事、腸内環境など) | 遺伝的要因 + 生活習慣(肥満、食事、運動不足、ストレスなど) |
| 発症の仕組み | 免疫の異常で膵臓の細胞が壊され、インスリンがほぼ出なくなる | インスリンが出にくくなる、または効きにくくなる(インスリン抵抗性) |
| 遺伝の影響 | 関与するが、2型ほど強くはない | 強く関与する |
片親・両親が糖尿病の場合の具体的な発症率
ご両親が糖尿病の場合、お子さんが将来糖尿病になる確率はどのくらいなのでしょうか。これも1型と2型で大きく異なります。
一般的に、日本人に多い2型糖尿病の場合、遺伝的な影響は比較的大きいことが知られています。
- 片親が2型糖尿病の場合
糖尿病でない人と比べて、発症リスクが2〜3倍高くなるといわれています。 - 両親ともに2型糖尿病の場合
お子さんが糖尿病になる確率は40〜50%程度と考えられています。
一方、1型糖尿病の場合は、2型糖尿病ほど遺伝の確率が高いわけではありません。
- 片親が1型糖尿病の場合
お子さんの発症率は1〜2%程度です。 - 両親ともに1型糖尿病の場合
お子さんの発症率は3〜5%程度とされています。
これらの数字を見ると不安に思われるかもしれませんが、大切な視点が2つあります。それは「確率がゼロではない」ということと、同時に「必ず発症するわけではない」ということです。
特に2型糖尿病は、たとえ遺伝的なリスクが高くても、生活習慣を見直すことで発症を予防したり、発症を遅らせたりすることが十分に可能です。
兄弟姉妹や祖父母が糖尿病の場合のリスクと隔世遺伝の可能性
糖尿病のリスクは、ご両親だけでなく、他のご家族との関係でも考える必要があります。ご自身の状況と照らし合わせてみましょう。
兄弟姉妹の場合
2型糖尿病の患者さんの兄弟姉妹は、そうでない方と比べて2〜3倍発症しやすいと報告されています。これは遺伝的な体質が似ていることに加え、同じ家庭環境で育つことで食生活や運動習慣が似通うことも影響していると考えられます。
祖父母の場合(いわゆる隔世遺伝)
「祖父母が糖尿病だったので、孫の自分も心配」というお声もよく伺います。糖尿病そのものが世代を飛び越えて遺伝するわけではありません。しかし、「糖尿病になりやすい体質」が世代を超えて受け継がれる可能性はあります。
ただし、これもあくまで体質を受け継いだというだけで、必ず発症するわけではありません。ご家族の病気の歴史(家族歴)は、ご自身の健康管理に役立つ大切な情報です。
近年の大規模な研究では、両親や兄弟姉妹に2人以上糖尿病の方がいる場合、いない人と比べて発症リスクが約3.3倍になるという報告もあります。家族歴は、ご自身の健康状態を把握する重要な指標の一つと言えるでしょう。
遺伝的体質を調べる遺伝子検査で何がどこまで分かるのか
最近では、唾液などから手軽に病気のリスクを調べる遺伝子検査サービスが登場し、ご自身の「糖尿病へのかかりやすさ」を調べてみたいと考える方もいらっしゃるかもしれません。
こうした検査で、ご自身の遺伝的な傾向をある程度知ることは可能です。しかし、その結果の解釈には注意が必要です。現在の遺伝子検査で分かるのは、あくまで「統計的にリスクが少し高いか低いか」という傾向に過ぎません。
- 検査結果だけで将来の発症は予測できない
2型糖尿病の発症には、非常に多くの遺伝子が複雑に関係しています。そのため、いくつかの遺伝子を調べただけで「あなたは将来、糖尿病になります」と断定することはできません。 - 生活習慣の重要性は変わらない
たとえ検査で「リスクが高い」と出ても、健康的な生活で発症を防げる可能性は十分にあります。逆に「リスクが低い」と判定されても、不摂生な生活を続ければ発症リスクは高まります。
遺伝子検査はご自身の体質を知るための一つの参考情報にはなりますが、その結果に一喜一憂しすぎるのは禁物です。
それよりも大切なのは、年に一度の健康診断などで、血糖値やHbA1c(ヘモグロビンエーワンシー:過去1〜2ヶ月の血糖値の平均を示す値)といった「現在の体の状態を示す客観的な数値」をきちんと確認することです。
もし数値に異常が見られたり、ご心配なことがあったりすれば、いつでも専門医にご相談ください。検査結果の紙を一枚お持ちいただくだけでも構いません。一緒にあなたの体の状態を確認し、これからの対策を考えていきましょう。
遺伝だけが原因ではない 糖尿病発症のスイッチを押す要因
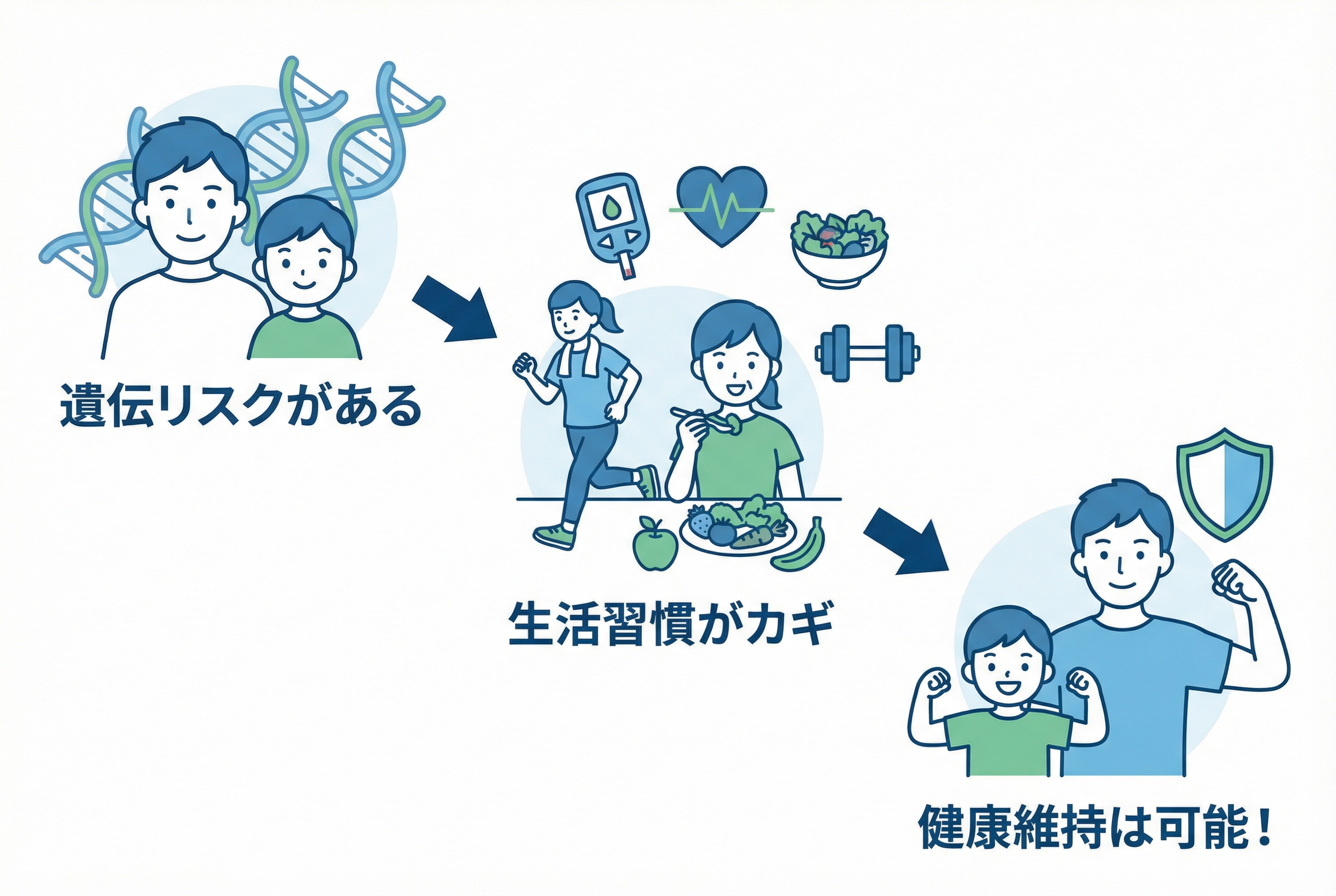
ご家族に糖尿病の方がいると、「自分もいつか…」と不安に思うお気持ちは、とてもよく分かります。しかし、遺伝はあくまで糖尿病のなりやすさに関わる要素の一つです。遺伝情報だけで将来が決まるわけでは決してありません。
大切なのは、糖尿病の発症には「遺伝的ななりやすさ」という素因に加えて、発症の引き金となる「環境要因」が大きく関わっているという点です。
つまり、遺伝という”スイッチが入りやすい素質”を持っていても、そのスイッチを押さない生活を心がけることが重要です。スイッチを押さない生活を続けることで、発症を防いだり、発症を遅らせたりすることは十分に可能なのです。
遺伝リスク以上に影響が大きい生活習慣とは
2型糖尿病の発症において、遺伝的なリスク以上に大きな影響を与えるのが、日々の生活習慣です。たとえご家族に糖尿病の方がいなくても、これからお話しするような生活習慣を続けていると、発症のリスクは高まってしまいます。
逆に、遺伝的な素因があっても、生活習慣を見直すことでリスクを大きく下げることができます。具体的には、以下のような生活習慣が糖尿病発症の「スイッチ」を押すと考えられています。
- 食生活の乱れ
糖質や脂質の多い食事、早食い、食事を抜くこと、夜遅い時間の食事などが挙げられます。 - 運動不足
歩く機会が少ない、デスクワークなどで座っている時間が長いといった状態です。 - 肥満
特に、お腹周りに脂肪がつく内臓脂肪型肥満はリスクを高めます。 - 喫煙
インスリン(血糖値を下げるホルモン)の働きを悪くすることが分かっています。 - 過度な飲酒
カロリーの過剰摂取や、インスリンを作るすい臓への負担につながります。 - ストレスや睡眠不足
血糖値を上げるホルモンの分泌を促し、血糖コントロールを乱す原因になります。
近年の研究では、食事の内容が腸内にいる細菌のバランスを変化させ、それが体の免疫システムに影響を及ぼす可能性も指摘されています。これは、生活習慣が体質そのものに影響を与えることを示す一例と言えるでしょう。
これらの生活習慣は、ご自身の意識で変えていくことができるものばかりです。まずはご自身の生活を一つひとつ振り返ってみることが、予防への大切な第一歩になります。
肥満、食事、運動不足が血糖値に与える深刻な影響
様々な生活習慣の中でも、特に「肥満」「食事」「運動不足」の3つは、血糖値に直接的な影響を与え、糖尿病発症の大きな要因となります。それぞれの関係性を正しく理解し、対策することが予防につながります。
| 要因 | 血糖値への影響とメカニズム |
|---|---|
| 肥満 | 特に内臓脂肪が増えると、脂肪細胞からインスリンの働きを妨害する物質が分泌されます。これにより「インスリン抵抗性」、つまりインスリンが効きにくい状態が引き起こされます。インスリンという鍵が、体の細胞という鍵穴にうまくはまらなくなり、血液中の糖分(血糖)が細胞に取り込まれにくくなってしまうのです。 |
| 食事 | 糖質の多い清涼飲料水やお菓子、炭水化物の重ね食べなどは、食後の血糖値を急激に上昇させます。このような血糖値の乱高下(血糖値スパイク)が続くと、インスリンを分泌するすい臓は、そのたびに大量のインスリンを分泌しようと働き続けます。この過剰な負担が、すい臓の機能を低下させてしまう原因になります。 |
| 運動不足 | 運動は、筋肉で血液中の糖をエネルギーとして消費するため、直接的に血糖値を下げる効果があります。また、運動を継続することで、インスリンが効きやすい体質へと改善していく効果も期待できます。運動不足は、血糖を下げるこの二つの重要な機会を失っている状態といえます。 |
まずは、ご自身の生活をチェックしてみましょう。
- □ 体重が以前より増えた、またはお腹周りが気になる
- □ つい早食いをしてしまう、よく噛まずに飲み込む癖がある
- □ 甘い飲み物や間食をとることが多い
- □ 移動は車が中心で、階段よりエスカレーターを使いがち
- □ 意識して運動する習慣がなく、1日に歩く時間が30分未満である
一つでも当てはまる方は、改善できるポイントがあるかもしれません。一緒にできることから始めていきましょう。
ストレスや加齢はどのくらい発症に関係するのか
日々の生活習慣に加えて、「ストレス」や「加齢」といった要因も、糖尿病の発症に決して少なくない影響を与えます。これらは完全に避けることが難しいからこそ、上手な付き合い方を知っておくことが大切です。
ストレスの影響
お仕事や人間関係などで強いストレスを感じると、私たちの体は危機に対応するため、「コルチゾール」や「アドレナリン」といったホルモンを分泌します。これらのホルモンには血糖値を上昇させる働きがあるため、慢性的なストレスは血糖値が高い状態を維持しやすくしてしまうのです。
さらに、ストレス解消のために甘いものを食べ過ぎたり、お酒を飲みすぎたりしていませんか。こうした行動は、ストレスによる直接的な血糖上昇に加えて、生活習慣の乱れという側面からも糖尿病のリスクを高める悪循環につながります。
加齢の影響
年齢を重ねることも、糖尿病の発症リスクを高める要因の一つです。これは主に二つの理由によります。
- 筋肉量の減少
加齢とともに筋肉量が自然と減少し、基礎代謝が低下します。筋肉は体の中で最も多く糖を消費する場所なので、筋肉が減ると食後の血糖値が下りにくくなります。 - すい臓の機能低下
長年働き続けてきたすい臓の機能も、少しずつ低下していきます。これにより、インスリンを分泌する量が減ったり、分泌のタイミングが遅れたりすることがあります。
これらの変化は誰にでも起こりうることです。ご自身の年齢に合わせて食事内容を見直したり、無理のない運動を続けたりすることで、加齢による影響を最小限に抑えることは可能です。
生活習慣改善の効果
「遺伝だから仕方ない」と諦める必要は全くありません。むしろ、「糖尿病になりやすい体質」は、「生活習慣を改善したときの良い効果が出やすい体質」と前向きに捉えることができます。遺伝という変えられない要素があったとしても、ご自身で管理できる生活習慣を整えることで、発症のリスクを大幅に下げることが可能です。
実際に、生活習慣の改善には以下のような明確な効果が期待できます。
- 適正な体重の維持
現在の体重からわずか5%減量するだけでも、インスリンの効きやすさが大きく改善されることが多くの研究で示されています。例えば80kgの方なら、まずは4kgの減量を目指すことが、体にとって大きなプラスの変化になります。 - 血糖コントロールの安定
バランスの取れた食事や定期的な運動は、食後の血糖値の急上昇を抑え、すい臓への負担を軽くします。これにより、インスリンを分泌する機能を長く健康に保つことにつながります。 - 将来の健康リスクの低下
生活習慣を改善することは、糖尿病の発症予防だけでなく、将来の心筋梗塞や脳卒中といった、命に関わる他の生活習慣病のリスクを下げることにも直結します。
遺伝という不安を、日々の小さな工夫で「将来の健康」という希望に変えていきましょう。何から始めればよいか分からない時も、私たち専門医があなたのライフスタイルに合わせた方法を一緒に考えますので、どうぞご安心ください。
遺伝の不安を希望に変える 今日から始める具体的な予防策
ご家族に糖尿病の方がいると、「自分もいつか…」というご不安は尽きないかもしれません。しかし、遺伝はあくまで糖尿病になりやすい素質の一つに過ぎません。その素質を持っていても、必ず発症するわけではないのです。
むしろ、「遺伝的なリスクがあるからこそ、生活習慣を見直すことで、より効果的に予防できる」と前向きに捉えることができます。遺伝という変えられない過去ではなく、今日からご自身の意思で変えられる未来の生活習慣に目を向けていきましょう。ここでは、具体的な予防策を一緒に見ていきます。
【食事編】管理栄養士が推奨する血糖値を上げにくい食べ方
血糖コントロールの鍵を握るのは、日々の食事です。血糖値を急激に上げないためには、何を食べるかだけでなく、「どのように食べるか」が非常に重要になります。
まず、食事の際は「食べる順番」を意識することから始めましょう。
- はじめに
野菜やきのこ、海藻類など、食物繊維が豊富なものから食べ始めます。 - つぎに
肉や魚、卵、大豆製品といった、タンパク質や脂質が主なおかずを摂ります。 - さいごに
ごはん、パン、麺類などの炭水化物を食べるようにします。
食物繊維を先に胃に入れておくことで、後から入ってくる糖の吸収スピードが緩やかになり、食後の血糖値の急上昇(血糖値スパイク)を防ぐ効果が期待できます。
また、近年の研究では、食事が腸内にいる細菌の集まり(腸内細菌叢)のバランスを整え、それが体の免疫システムや糖の代謝に良い影響を与える可能性が指摘されています。特に食物繊維や発酵食品は、腸内の善玉菌のエサとなり、腸内環境を健康に保つ手助けをしてくれます。毎日の食事に意識して取り入れてみましょう。
【血糖値を上げにくくする食事のポイント】
| 項目 | 具体的な工夫 |
|---|---|
| 食べる順番 | 野菜・汁物を先に、主食(ごはんなど)は最後に食べましょう。 |
| 主食の選び方 | 白米より玄米や雑穀米、食パンより全粒粉パンがおすすめです。 |
| 調理法 | 揚げる・炒めるよりも、「蒸す」「茹でる」「煮る」調理法を選びましょう。 |
| 間食の工夫 | スナック菓子や甘いお菓子ではなく、ナッツや無糖ヨーグルト、ゆで卵などを選びましょう。 |
| 飲み物の選択 | ジュースや加糖コーヒーは避け、水やお茶を基本にしましょう。 |
【運動編】忙しい人でも続けられる1日10分の効果的な運動
運動は、インスリン(血糖値を下げるホルモン)の働きを良くする上で、非常に効果的な方法の一つです。忙しい毎日の中でも、生活の中に少し運動を取り入れるだけで、体は確実に変わっていきます。
大切なのは、激しい運動をたまに行うことよりも、軽い運動でも良いので「続ける」ことです。まずは「1日合計10分」を目標に、体を動かすことから始めてみませんか。
【今日からできる「ながら運動」リスト】
- 通勤・移動中に
一駅手前で降りて早歩きする、エスカレーターやエレベーターを階段に変える。 - デスクワークの合間に
1時間に1回立ち上がり、軽いストレッチやその場での足踏みをする。 - ご自宅で
テレビを見ながらスクワットをする、歯磨き中につま先立ちを繰り返す。
特に効果的なのは、ウォーキングなどの「有酸素運動」と、スクワットのような「筋力トレーニング」を組み合わせることです。有酸素運動は血液中の糖を直接エネルギーとして消費し、筋力トレーニングは糖を消費する筋肉そのものを増やしてくれます。これにより、基礎代謝が上がり、血糖値が上がりにくい体質へと改善していくのです。
【子供のために】家族で楽しみながら取り組める生活習慣のコツ
お子様への遺伝をご心配される親御さんにとって、最も大切なのは「糖尿病は怖い病気だ」と恐怖心を伝えることではありません。健康的な生活を送るための「知恵」と「楽しい習慣」を、ご家族の文化としてプレゼントすることです。
「〇〇はダメ」と禁止するのではなく、ポジティブな言葉で健康的な選択肢を示してあげることがポイントです。
-
食事の工夫
- 「お菓子は禁止」ではなく、「おやつは果物か、一緒におにぎりを作って食べようか」と提案する。
- ジュースを常備する代わりに、いろいろな種類のお茶を用意し、選ぶ楽しみを作る。
- 週末は一緒に買い物へ行き、カラフルな野菜を選ぶ「探検ごっこ」をする。
-
運動の工夫
- 「ゲームばかりしないで運動しなさい」ではなく、「天気が良いから公園でキャッチボールしよう!」と誘う。
- 休日は家族でサイクリングに出かけたり、ハイキングの計画を立てたりする。
親御さん自身が食事や運動を楽しみ、毎年きちんと健康診断を受けている姿を見せること。それが、お子様にとって何よりの生きたお手本となります。ご家族みんなで楽しみながら、健康的な生活を当たり前の文化にしていきましょう。
専門医に相談するタイミングと信頼できるクリニックの選び方
糖尿病の予防や遺伝に関する不安は、決して一人で抱え込まないでください。早い段階から専門家とつながることで、正しい知識を得て、安心して対策に取り組むことができます。
【こんな時は、お気軽に専門医へご相談ください】
- 健康診断で血糖値やHbA1c(過去1〜2ヶ月の血糖値の平均値)の高さを指摘された。
- のどが異常に渇く、トイレが近い、疲れやすいといった自覚症状がある。
- ご家族に糖尿病の方がいて、ご自身の生活習慣に不安を感じている。
- 将来の妊娠や出産を考えており、遺伝について詳しく知りたい。
信頼できるクリニックを選ぶ際には、以下の点を参考にしてみてください。
- 専門性
糖尿病・内分泌の専門医が在籍しているか。 - 通いやすさ
駅からのアクセスや、土日・夜間診療など、ご自身のライフスタイルに合っているか。 - コミュニケーション
医師やスタッフが親身に話を聞いてくれ、質問しやすい雰囲気か。 - 検査体制
採血の負担が少ない持続血糖測定器など、患者さんの負担を考慮した検査に対応しているか。
当院では、複数の糖尿病専門医が在籍し、患者さん一人ひとりの不安に寄り添った診療を心がけております。どんな些細なことでも、どうぞお気軽にご相談ください。
定期的な健康診断と血糖値のセルフチェックの重要性
糖尿病は、初期には自覚症状がほとんどなく、静かに進行することが多い病気です。だからこそ、症状がなくてもご自身の体の状態を定期的にチェックする「健康診断」が何よりも大切になります。
少なくとも年に一度は健康診断を受け、血糖値とHbA1cの数値を確認する習慣をつけましょう。ただし、健康診断の「空腹時血糖値」だけでは見逃されるリスクがあることも知っておいてください。それが、食後に血糖値が急上昇する「血糖値スパイク」です。
【血糖値スパイクのサインかもしれない症状】
- 食後に、どうしようもなく強い眠気に襲われる。
- しっかり食べたはずなのに、すぐに空腹を感じる。
- 日中に集中力が続かず、イライラしやすい。
このような症状に心当たりがある方は、健康診断の結果が正常範囲内でも、一度専門医に相談することをおすすめします。当院では、腕に小さなセンサーを貼るだけで24時間の血糖値の動きを「見える化」できる持続血糖測定器(リブレ)も導入しています。
この検査により、ご自身のどのような食事が血糖値を上げやすいのか、運動がどれくらい効果があるのかを具体的に知ることができます。ご自身の体を知ることは、効果的な予防への大切な第一歩です。
まとめ
今回は、糖尿病と遺伝の関係、そしてご自身でできる予防策について詳しく解説しました。
ご家族に糖尿病の方がいるとご不安に思われるかもしれませんが、大切なのは「遺伝は運命ではない」ということです。遺伝はあくまで「なりやすい体質」であり、発症のスイッチは日々の生活習慣が握っています。
食事の順番を少し工夫する、一日10分だけ歩く時間を増やすなど、今日から始められる小さな積み重ねが、発症のリスクを大きく下げてくれます。遺伝という不安を、ご自身の力で「未来の健康」という希望に変えていきましょう。
少しでも気になることや、何から始めればよいか分からない時は、一人で抱え込まず、いつでもお気軽に専門医にご相談くださいね。
参考文献
- Girdhar K, Dedrick S, Rhodes L, Kim D, Powis A, Mahon C, Chapdelaine H, Obaid L, McNamara M and Altindis E. “Diet, gut microbiome, and type 1 diabetes: from risk to translational opportunity.” Gut microbes 18, no. 1 (2026): 2614039.