糖尿病とは?仕組み・種類を糖尿病専門医がわかりやすく解説
糖尿病とは?仕組み・種類を糖尿病専門医がわかりやすく解説
健康診断で血糖値の高さを指摘された経験はありませんか?実は2019年の調査では、成人男性の約5人に1人、女性の約10人に1人が糖尿病を強く疑われており、もはや誰にとっても他人事ではない病気です。自分は大丈夫、と思っていても油断はできません。
糖尿病は初期症状がほとんどなく「サイレントキラー」とも呼ばれ、気づかないうちに進行し、失明や人工透析といった深刻な合併症を引き起こす可能性があります。しかし、必要以上に怖がることはありません。ご自身の体の状態を正しく知り、適切に向き合えば、健康な方と変わらない生活を送ることも十分に可能です。
この記事では、糖尿病専門医が病気の仕組みから標準的な治療法、近年の治療の選択肢まで、あなたの不安や疑問を解消するために分かりやすく解説します。まずはご自身の体で何が起きているのか、一緒に学んでいきましょう。
糖尿病とは?血糖値が高くなる仕組みと原因
健康診断で血糖値の高さを指摘されたり、ご家族が糖尿病と診断されたりして、「自分もいつか…」と不安に感じている方もいらっしゃるかもしれません。
糖尿病は、2019年の調査では成⼈男性の約5人に1人、女性の約10人に1人が強く疑われるほど、非常に身近な病気です。しかし、決して怖いだけの病気ではありません。ご自身の体の状態を正しく知り、適切に向き合っていくことで、健康な方と変わらない生活を送ることも可能です。
まずは、糖尿病がどのような病気で、なぜ血糖値が高くなってしまうのか、その仕組みから一緒に学んでいきましょう。
血糖値をコントロールするインスリンの役割
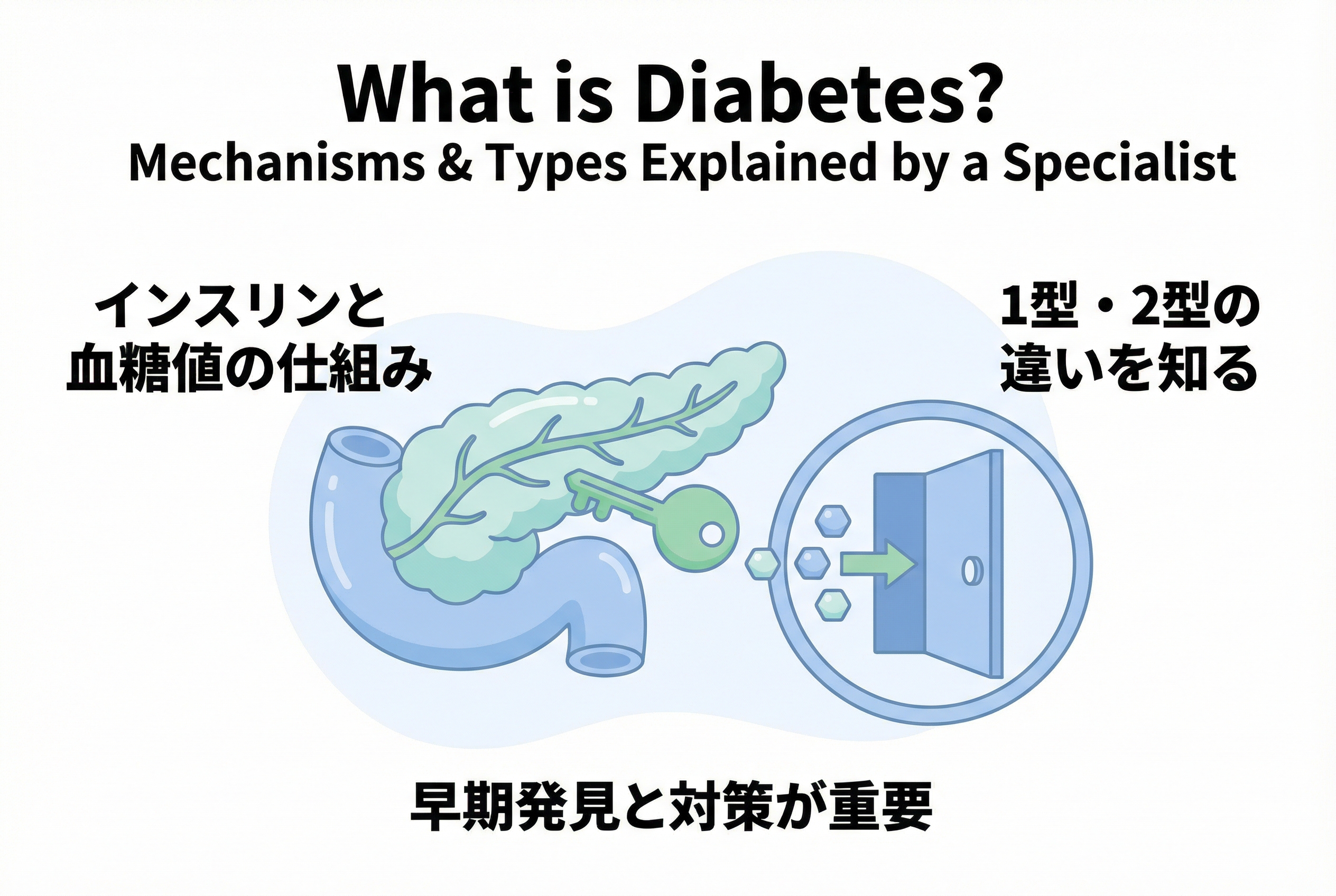
私たちの体は、食事から摂った糖分をエネルギー源として活動しています。このエネルギー源であるブドウ糖が、血液中にどれくらい含まれているかを示す数値が「血糖値」です。
健康な方の場合、食事をして血糖値が上がると、すい臓から「インスリン」というホルモンが分泌されます。インスリンは、血液中のブドウ糖を体の細胞に取り込ませるための「鍵」のような役割を担っています。
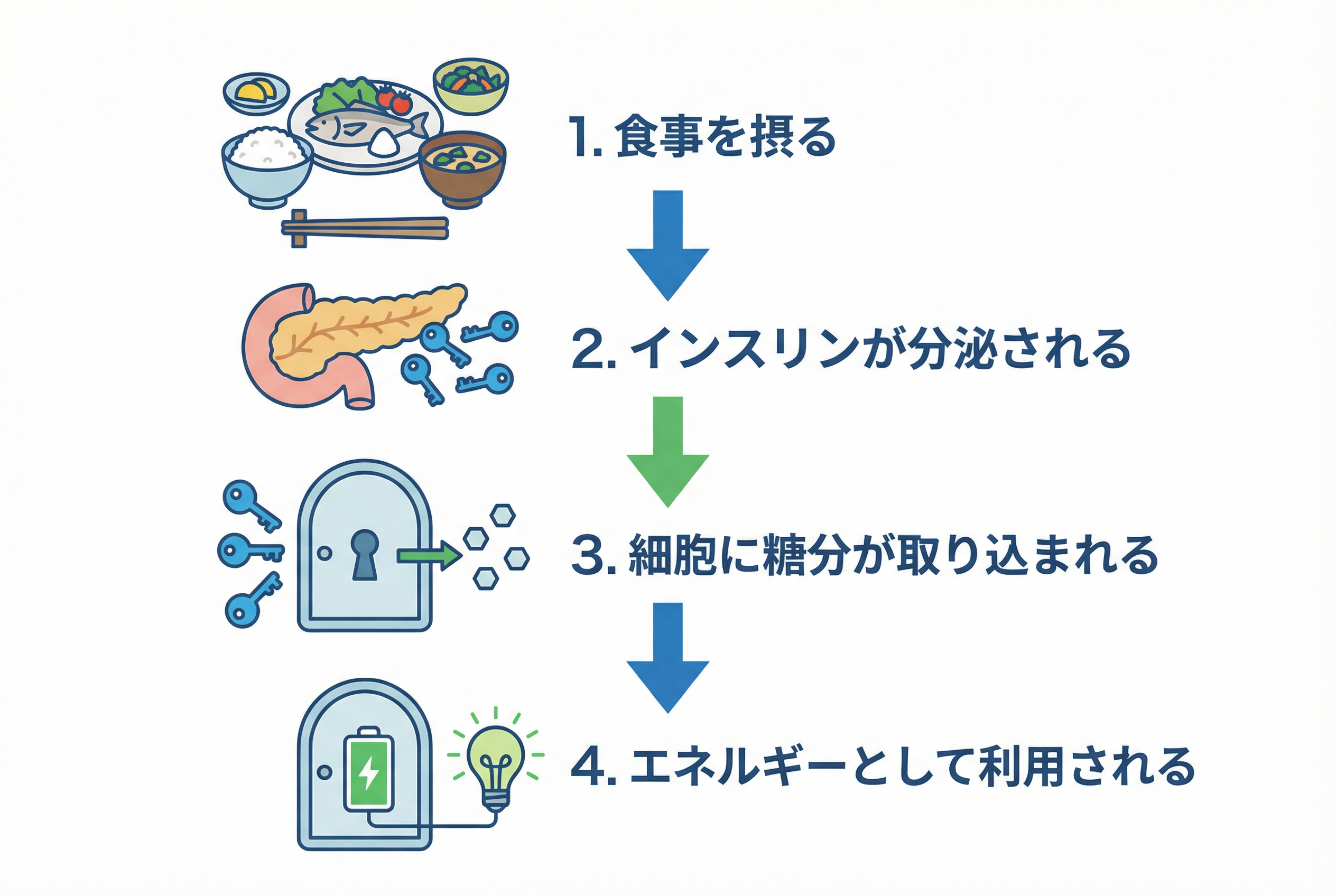
【健康な方の体の仕組み】
- 食事を摂る 食べ物に含まれる糖分が体内に吸収され、血液中に入り血糖値が上がります。
- インスリンが分泌される 血糖値の上昇を感知したすい臓が、インスリンを血液中に分泌します。
- 細胞に糖分が取り込まれる インスリンという「鍵」が細胞のドアの「鍵穴」に結合すると、ドアが開きます。
- エネルギーとして利用される ドアから入った糖分は、体を動かすエネルギーとして使われたり、貯蔵されたりします。
この流れによって、血液中の糖分はすみやかに細胞へ移動し、血糖値は常に適切な範囲内に保たれるのです。糖尿病は、このインスリンの働きが悪くなることで、細胞が糖分をうまく取り込めなくなり、血液中に糖分があふれてしまう状態(高血糖)が慢性的に続いてしまう病気です。
糖尿病を発症する主な原因と危険因子
糖尿病の多くを占める「2型糖尿病」は、遺伝的な要因と生活習慣などの環境的な要因が複雑に絡み合って発症すると考えられています。
【遺伝的要因】 ご家族や親戚に糖尿病の方がいる場合、糖尿病になりやすい体質を受け継いでいる可能性があります。ただし、遺伝的な要因があるからといって、必ずしも発症するわけではありません。
【環境的要因】 以下のような生活習慣は、インスリンの働きを悪くする原因となります。
- 食べ過ぎ・飲み過ぎ 高カロリー・高脂肪な食事は肥満につながり、インスリンが効きにくい状態(インスリン抵抗性)を招きます。
- 運動不足 運動はインスリンの働きを助け、血糖値を下げる効果があります。運動不足はインスリン抵抗性を悪化させます。
- 肥満(特に内臓脂肪) お腹周りにたまる内臓脂肪は、インスリンの働きを邪魔する物質を分泌するため、血糖値が上がりやすくなります。
- ストレスや加齢 過度なストレスや加齢も、インスリンの分泌や働きに影響を与えることがあります。
特に注意したいのは、見た目が痩せているからといって安心はできない点です。最近の研究では、肥満でなくても「非アルコール性脂肪性肝疾患(NAFLD)」、つまりお酒を原因としない脂肪肝の方は糖尿病のリスクが高いことがわかってきました。
あるメタアナリシス(複数の研究結果を統合して分析した信頼性の高い研究)では、痩せているか標準体重のNAFLDの方のうち、約15.6%が糖尿病、約22.9%が糖尿病予備群であったと報告されています。体型に関わらず、定期的な健康診断でご自身の体の状態をチェックすることが大切です。
健康診断で指摘されるHbA1cとは?診断基準と正常値
健康診断の結果で「HbA1c(ヘモグロビンエーワンシー)」という項目を見たことがある方も多いでしょう。これは、過去1〜2ヶ月間の平均的な血糖値の状態を反映する、とても重要な指標です。
いわば「血糖値の通信簿」のようなもので、検査直前の食事などに影響されにくいため、普段の血糖コントロール状態を正確に把握するのに役立ちます。
HbA1cの数値と、空腹時の血糖値を組み合わせることで、糖尿病の診断が行われます。
| 判定 | HbA1c (NGSP値) | 空腹時血糖値 |
|---|---|---|
| 正常型 | 5.5% 以下 | 109 mg/dL 以下 |
| 境界型 (予備群) | 5.6% ~ 6.4% | 110 ~ 125 mg/dL |
| 糖尿病型 | 6.5% 以上 | 126 mg/dL 以上 |
ここで大切なのは、一度の検査で「糖尿病型」と判定されても、すぐに糖尿病と診断されるわけではないということです。別日の再検査や、ブドウ糖液を飲んで血糖値の変動を詳しく調べる検査(75gOGTT)などを経て、総合的に判断します。
健康診断で基準値を超えていた場合は、放置せずに必ず医療機関を受診してください。特に「境界型」は、本格的な糖尿病への進行を防ぐための大切なサインです。この段階で生活習慣を見直すことで、将来の健康を大きく左右します。
糖尿病を放置するとどうなる?三大合併症とその他のリスク
糖尿病は、初期の段階では自覚症状がほとんどないため、「サイレントキラー(静かなる殺し屋)」とも呼ばれます。症状がないからといって高血糖の状態を放置していると、血液中の過剰な糖分が全身の血管を少しずつ傷つけ、やがて深刻な合併症を引き起こす可能性があります。
特に、細い血管が障害されることで起こる合併症は「三大合併症」として知られています。
- 糖尿病網膜症(目) 目の奥にある網膜の血管が傷つき、視力低下を招きます。進行すると失明に至ることもあり、日本の成人における失明原因の上位を占めています。
- 糖尿病腎症(腎臓) 腎臓で老廃物をろ過するフィルター役の毛細血管が壊れます。進行すると腎不全となり、週に数回の人工透析が必要になります。現在、新たに透析を始める方の原因疾患で最も多いのがこの糖尿病腎症です。
- 糖尿病神経障害(神経) 手足の神経に障害が起こり、しびれや痛み、感覚の麻痺などが生じます。足の感覚が鈍くなると、小さな傷に気づかず細菌感染を起こし、最悪の場合、足を切断しなければならないこともあります。
さらに、高血糖は太い血管の動脈硬化も急速に進行させます。その結果、心筋梗塞や脳梗塞といった、命に関わる病気のリスクを健康な人の数倍に高めます。まさに「糖尿病は血管の病気」なのです。
これらの合併症は、一度発症してしまうと元の状態に戻すことは困難です。しかし、早期から血糖値を良好にコントロールすることで、発症や進行を十分に防ぐことができます。診断されたら、決して一人で悩まず、私たち専門医と一緒に治療に取り組んでいきましょう。
糖尿病の種類と見逃しやすい初期症状
「糖尿病」と聞いても、多くの方はすぐにご自身の身体と結びつけて考えることは少ないかもしれません。しかし、糖尿病は初期には自覚できるサインがほとんどなく、「沈黙の病気」とも呼ばれています。気づかないうちに進行し、健康診断で初めて血糖値の高さを指摘されて驚く方も少なくありません。ご自身の体調で気になることがあれば、それは身体からの大切なサインかもしれません。ここでは糖尿病の種類ごとの特徴と、見逃しやすい初期症状について、一緒に確認していきましょう。
【種類別】1型糖尿病・2型糖尿病・妊娠糖尿病のちがい
糖尿病は、その原因や体の状態によっていくつかの種類に分けられます。ご自身の状況を正しく理解するために、それぞれの違いを知っておくことはとても大切です。主に「1型」「2型」「妊娠糖尿病」の3つに分けられ、それぞれ特徴が異なります。
| 種類 | 主な発症年齢 | 体型 | インスリンの状態 | 主な治療法 |
|---|---|---|---|---|
| 1型糖尿病 | 子どもや若年層に多い(どの年齢でも発症の可能性あり) | やせ型の方が多い | 自己免疫の異常などにより、インスリンを作るすい臓の細胞が壊され、インスリンがほとんど分泌されなくなる。 | 生涯にわたるインスリン注射 |
| 2型糖尿病 | 中高年以降に多い(近年は若年層も増加) | 肥満の方が多いが、やせ型の方もいる | 遺伝的な要因に加え、生活習慣が重なり、インスリンの分泌が減ったり、効きにくくなったりする(インスリン抵抗性)。 | 食事療法、運動療法、飲み薬、インスリン注射など |
| 妊娠糖尿病 | 妊娠中 | 問わない | 妊娠によるホルモンの変化などの影響で、インスリンが効きにくくなり血糖値が上がりやすくなった状態(糖尿病には至っていない)。 | 主に食事療法、必要に応じてインスリン注射 |
日本の糖尿病患者さんの9割以上は「2型糖尿病」です。肥満が大きな要因の一つですが、痩せているから安心というわけではありません。最近の信頼性の高い複数の研究をまとめた報告では、肥満でなくても「非アルコール性脂肪性肝疾患(NAFLD)」、つまりお酒が原因ではない脂肪肝があると、糖尿病を発症している割合が約15.6%、その手前の予備群である割合が約22.9%にも上ることが示されています。体型だけで判断せず、健康診断の結果などをしっかり確認することが重要です。
もしかして?自分で気づける糖尿病のサインと初期症状セルフチェック
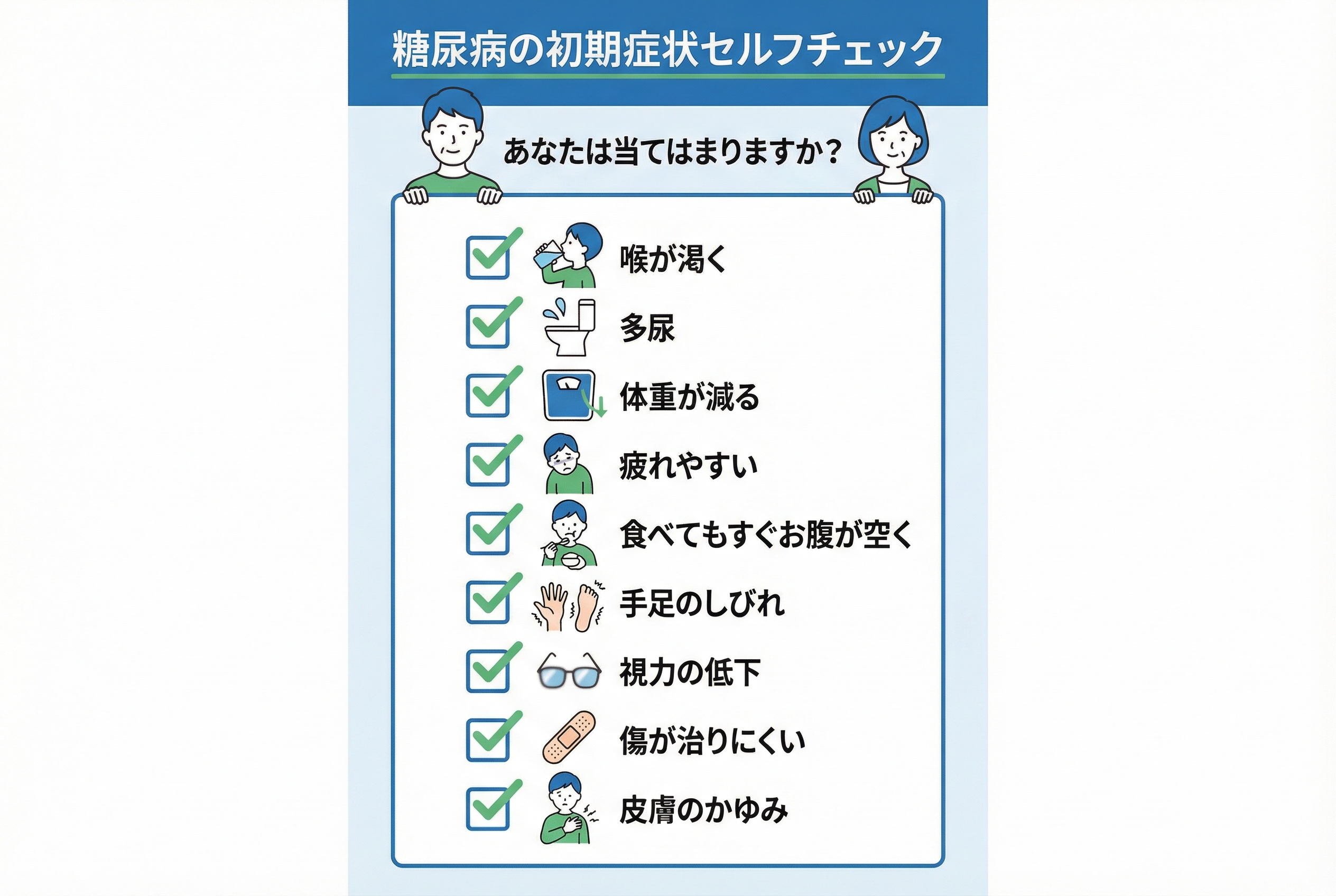
糖尿病は初期には症状が現れにくい病気ですが、血糖値がかなり高くなると、身体はSOSのサインを出し始めます。以下のような症状に心当たりがないか、チェックしてみましょう。
【糖尿病の初期症状セルフチェックリスト】
- 異常に喉が渇き、水分をたくさん飲むようになった
- トイレの回数(特に夜間)が増え、尿の量も多い
- 食事はしっかり摂っているのに、体重が減ってきた
- 十分に休んでも、常に体がだるく疲れやすい
- 食べてもすぐにお腹が空く感じがする
- 手足の先がしびれたり、ピリピリしたりする
- 目がかすむ、視力が落ちたように感じる
- ケガやヤケドの傷が治りにくくなった
- 皮膚が乾燥してかゆい、おできなどができやすい
特に「喉の渇き(口渇)」「尿の量が増える(多尿)」「体重が減る」の3つは、糖尿病の典型的なサインです。これは、血液中の糖分濃度が高くなりすぎると、体は余分な糖を尿として排出しようとします。その際、水分も一緒に排出されるため尿の量が増え(多尿)、体は水分不足になって喉が渇く(口渇)のです。
また、エネルギー源である糖を細胞がうまく利用できないため、体は筋肉や脂肪を分解してエネルギーを作り出そうとします。その結果、食事を摂っていても体重が減少してしまうのです。これらのサインが複数当てはまる場合は、決して放置せず、お早めに医療機関にご相談ください。
糖尿病は遺伝する?家族歴と発症の関連性
「親が糖尿病だから自分もいつか…」と心配される方は少なくありません。結論から言うと、糖尿病の発症には遺伝的な要因が関係しています。特に、日本の糖尿病患者さんの多くを占める2型糖尿病では、「糖尿病になりやすい体質」が遺伝することがわかっています。ご家族や近い親戚に糖尿病の方がいる場合、そうでない方と比べて発症する可能性は高くなります。
しかし、大切なのは「体質が遺伝する」ことと「病気が必ず発症する」ことはイコールではないという点です。糖尿病になりやすい体質を持っていても、必ずしも全員が糖尿病になるわけではありません。発症の引き金となるのは、食べ過ぎ、運動不足、肥満、ストレスといった生活習慣です。つまり、遺伝的な要因を持っていても、健康的な生活習慣を心がけることで、発症を予防したり、発症を遅らせたりすることが十分に可能なのです。
遺伝的な要因を心配される方でも、過度に不安になる必要はありません。近年では治療法も進歩しており、患者さんの状態やライフスタイルに合わせた様々な選択肢があります。例えば、週に1回の服用で効果が期待できるタイプの薬(DPP-4阻害薬)や、食欲をコントロールする働きも持つ新しい作用の薬(アミリン関連薬など)も登場しています。遺伝的なリスクを知ることは、ご自身の健康管理意識を高める良い機会と捉え、前向きに予防と対策に取り組んでいきましょう。
糖尿病と間違いやすい他の病気や症状
糖尿病のサインとして挙げられる「喉の渇き」「多尿」「倦怠感」などは、実は他の病気でも見られることがあります。自己判断で「きっと糖尿病ではないだろう」と思い込んでしまうのは危険です。ここでは、糖尿病と似た症状が現れる可能性のある病気をいくつかご紹介します。
-
尿崩症(にょうほうしょう) 腎臓での水分再吸収を調節するホルモンの異常により、尿が異常に多くなる病気です。強い喉の渇きと多尿が特徴ですが、糖尿病と違って尿に糖は含まれません。
-
甲状腺機能亢進症(バセドウ病など) 甲状腺ホルモンが過剰に分泌される病気です。新陳代謝が活発になりすぎるため、疲れやすい、体重が減る、汗をかきやすい、動悸がするなどの症状が現れます。
-
心因性多飲症 精神的なストレスなどが原因で、必要以上に水分を摂ってしまう状態です。結果として尿の量も増えます。
-
その他の病気 原因不明の体重減少や倦怠感は、腎臓の病気や、がんなどの隠れた病気のサインである可能性も否定できません。
このように、症状だけでは病気を特定することは困難です。糖尿病かどうかを正確に診断するためには、血糖値やHbA1c(ヘモグロビンエーワンシー)といった血液検査が不可欠です。気になる症状が続く場合は、ご自身で判断せず、まずは専門の医療機関を受診し、医師に相談することが何よりも大切です。
糖尿病の治療法と生活で気になる疑問
糖尿病と診断されると、「これからどうなるのだろう」「厳しい食事制限が必要なのか」と、様々な不安が頭をよぎるかもしれません。治療は長く続きますから、生活の中で気になる疑問もたくさん出てくることでしょう。
しかし、心配しすぎる必要はありません。糖尿病の治療は、ご自身の体の状態を正しく理解し、私たち専門家と一緒に一つひとつ取り組むことが大切です。そうすれば、これまでと変わらない健やかな毎日を送ることも十分に可能です。
ここでは、治療の基本や生活の中での具体的な疑問について、専門医の視点からわかりやすく解説していきます。
糖尿病の三大治療法 食事療法・運動療法・薬物療法
糖尿病治療の基本は、「食事療法」「運動療法」「薬物療法」の3つが大きな柱となります。これらはどれか一つだけを行えば良いというものではありません。ご自身の状態に合わせてうまく組み合わせることが、血糖コントロールを良好に保つための鍵となります。
-
食事療法 食事から摂るエネルギー量と栄養のバランスを整える、治療の根幹です。適切なエネルギー量を守り、炭水化物・たんぱく質・脂質などをバランス良く摂ることが重要です。
-
運動療法 運動は、筋肉でブドウ糖が使われるため血糖値を直接下げる効果があります。継続することで、インスリンが効きやすい体質(インスリン抵抗性の改善)へと導きます。ウォーキングなどの有酸素運動と、軽い筋力トレーニングを組み合わせるとより効果的です。
-
薬物療法 食事や運動だけでは血糖コントロールが難しい場合に、お薬の力を借ります。薬には飲み薬と注射薬(インスリン、GLP-1受容体作動薬など)があります。 近年、治療薬の選択肢は大きく広がりました。例えば、これまでは注射が中心だったGLP-1受容体作動薬に、体重減少効果も期待できる新しいタイプの飲み薬が登場しています。ある臨床試験では、このタイプのお薬を服用した2型糖尿病の患者さんで、体重とHbA1cの有意な改善が報告されました。 また、お薬を飲む回数も生活スタイルに合わせて選べるようになっています。毎日飲むタイプのほかに、週に1回の服用で効果が持続するお薬(DPP-4阻害薬など)もあります。ある複数の研究を分析した報告では、週1回と毎日1回の服用で、治療への満足度や継続しやすさに大きな差はなかったとされています。患者さんのご希望や生活に合わせて、最適な薬を一緒に探していくことが可能です。 さらに、世界中の研究機関では、糖尿病の根本的な原因を探る研究も進んでいます。例えば、細胞内の特定のミネラル(銅など)のバランスが、インスリンを分泌するすい臓の働きに関わっている可能性も指摘されており、将来的には全く新しい視点からの治療法が生まれるかもしれません。
これらの治療法は、医師や管理栄養士と相談しながら、無理なく続けられる方法を一緒に見つけていきましょう。
食事制限はどのくらい厳しい?食べてはいけないものの具体例
「糖尿病の食事は、あれもこれも食べてはいけない」という厳しいイメージをお持ちの方も多いかもしれませんが、決してそんなことはありません。基本的に「絶対に食べてはいけないもの」はなく、「食べる量や頻度に工夫が必要なもの」と考えるのが正しい理解です。
大切なのは、ご自身の体に必要なエネルギー量を知り、栄養バランスを整えることです。ストレスなく続けるために、いくつかのポイントを押さえておきましょう。
食事で工夫したい4つのポイント
| ポイント | 具体的な内容 |
|---|---|
| 適正なエネルギー量を守る | 1日に必要なエネルギー量は、年齢、性別、身体活動量で一人ひとり異なります。まずは医師や管理栄養士と相談し、ご自身の目安量を知ることが第一歩です。 |
| 栄養バランスを整える | 主食(ごはん・パン)、主菜(肉・魚・卵)、副菜(野菜・きのこ)をそろえることを意識すると、自然とバランスが整いやすくなります。 |
| 食べる順番を工夫する | 「ベジタブルファースト」を心がけましょう。食事の最初に食物繊維が豊富な野菜やきのこ類から食べ、次におかず、最後にご飯の順番で食べると、食後の血糖値の上昇が緩やかになります。 |
| ゆっくりよく噛んで食べる | 時間をかけてよく噛むことで、脳の満腹中枢が刺激され、食べ過ぎを防ぐ効果が期待できます。早食いは血糖値の急上昇にもつながります。 |
量や頻度に注意したい食品の例
-
糖質を多く含むもの 清涼飲料水、菓子パン、ケーキなど砂糖を多く使った食品は、血糖値を急激に上げやすいです。果物に含まれる果糖も血糖値を上げるため、適量を守りましょう。
-
脂質を多く含むもの 揚げ物、脂身の多い肉、バターや生クリームを多く使った料理は高カロリーになりがちです。飽和脂肪酸の摂りすぎは、動脈硬化のリスクも高めます。
食事は毎日の楽しみでもあります。管理栄養士と相談しながら、美味しく食事を楽しむ工夫を一緒に見つけていきましょう。
治療にかかる費用と利用できる医療費助成制度
糖尿病の治療は長く続くため、医療費の心配をされる方も少なくありません。どのくらいの費用がかかり、負担を軽減するためにどのような制度が使えるのかを知っておくことは、安心して治療を続ける上でとても大切です。
月々にかかる医療費の目安(3割負担の場合) 治療内容は患者さん一人ひとりの状態で大きく異なりますが、一般的な目安は以下の通りです。
- 飲み薬のみで治療する場合: 月々3,000円~10,000円程度(診察料、検査料、薬代を含む)
- インスリン注射を行う場合: 月々10,000円~20,000円程度(上記に加え、在宅自己注射指導管理料、血糖測定器の消耗品代などが加わります)
医療費の負担を軽減する公的制度 経済的な負担を軽くするために、以下のような公的な制度が利用できます。
| 制度の名称 | 内容 |
|---|---|
| 高額療養費制度 | 1か月の医療費の自己負担額が、所得に応じて定められた上限額を超えた場合に、超えた分の金額が払い戻される制度です。 |
| 医療費控除 | 1年間に支払った医療費の合計が10万円(または総所得金額の5%)を超える場合に、確定申告で所得税や住民税が軽減される制度です。 |
| 障害年金 | 糖尿病の合併症(人工透析が必要な腎症、著しい視力障害など)により、生活や仕事が制限される場合に受給できる可能性があります。 |
| 自立支援医療制度 | 糖尿病が原因でうつ病などを併発し、精神科に通院する場合に、医療費の自己負担が原則1割に軽減される制度です。 |
これらの制度の詳しい内容や手続きについては、病院の医療ソーシャルワーカーや、お住まいの市区町村の窓口で相談できます。費用面で不安なことがあれば、決して一人で抱え込まず、私たち医療スタッフに遠慮なくご相談ください。
何科を受診すればいい?糖尿病専門医に相談できること
「健康診断で血糖値の高さを指摘されたけれど、何科に行けばいいの?」と迷う方もいらっしゃるでしょう。
基本的には「内科」を受診すれば、糖尿病の基本的な検査や治療が受けられます。かかりつけの内科医がいれば、まずはそこで相談するのが良いでしょう。その上で、より専門的な治療が必要な場合には、「糖尿病内科」や「内分泌・代謝内科」の受診をおすすめします。
こんなときは専門医への相談をおすすめします
- 食事や運動を頑張っても、血糖コントロールがなかなかうまくいかない
- インスリン治療を始めるとき、または調整が必要なとき
- 合併症(目、腎臓、神経など)の進行が心配なとき
- 妊娠を希望している、または妊娠中の血糖管理が必要なとき
- ご自身の状態に合った最新の治療法について詳しく知りたいとき
糖尿病専門医ができること 日本糖尿病学会が認定する「糖尿病専門医」は、糖尿病治療に関する深い知識と豊富な経験を持つ医師です。専門医は、患者さん一人ひとりの病状やライフスタイルを丁寧に伺い、その方に合った治療プランを提案します。
薬の選択はもちろん、合併症を防ぐための定期的な検査計画を立て、眼科や腎臓内科など他の専門科と密に連携しながら、総合的にあなたの健康をサポートします。画一的な指導ではなく、あなたの生活背景に合わせた実現可能なアドバイスを心がけています。
信頼できる主治医を見つけ、二人三脚で治療に取り組むことが何よりも大切です。どんな些細な疑問や不安でも、気軽に相談できる関係を一緒に築いていきましょう。
まとめ
今回は、糖尿病の仕組みから種類、治療法までを詳しく解説しました。 糖尿病は自覚症状がないまま進行することも多く、非常に身近な病気ですが、決して怖いだけの病気ではありません。
大切なのは、健康診断などをきっかけにご自身の体の状態を正しく知り、早期に適切な対応を始めることです。食事や運動といった生活習慣の改善に加え、近年では治療の選択肢も増えています。
健康診断で血糖値の高さを指摘されたり、気になる症状があったりする場合は、一人で悩まず、まずはかかりつけ医や糖尿病の専門医に相談してみてください。専門家と二人三脚で、健やかな毎日を目指しましょう。
参考文献
-
Horn DB, Ryan DH, Kis SG, Alves B, Mu Y, Kim SG, Aberle J, Bain SC, Allen S, Sarker E, Wu Q, Stefanski A, Jouravskaya I and ATTAIN-2 Trial Investigators. “Orforglipron, an oral small-molecule GLP-1 receptor agonist, for the treatment of obesity in people with type 2 diabetes (ATTAIN-2): a phase 3, double-blind, randomised, multicentre, placebo-controlled trial.” Lancet (London, England) 406, no. 10522 (2026): 2927-2944.
-
Li YY, Yu Y, Jing HB, Gu YH, Zhang HF, Bao WP, Liu C, Cao L and Fan YF. “Global epidemiology of diabetes and prediabetes in lean or non-obese patients with NAFLD: a systematic review and meta-analysis.” Annals of medicine 58, no. 1 (2026): 2602995.
-
Xie X, Chen Y, Wang P and Hu M. “Treatment preference for once-weekly versus once-daily DPP-4 inhibitors in patients with type 2 diabetes mellitus: a systematic review and meta-analysis of randomized controlled trials.” Annals of medicine 58, no. 1 (2026): 2603036.
-
Muskiet MHA, Nardone M, Rensen PCN, Cherney DZI and Cooper ME. “Amylin and the renin-angiotensin system: risk or opportunity in amylin-based therapy?” Lancet (London, England) 406, no. 10522 (2026): 2980-2983.
-
Wang Q, Chen H, Lv Z, Zhang P, Li Y, Zhao C and Li S. “The molecular mechanism of cuproptosis and research progress in pancreatic diseases.” Annals of medicine 58, no. 1 (2026): 2608490.



