糖尿病の方が知っておきたい花粉症対策―血糖値への影響とは?専門医が解説します。

今年もやってきた、くしゃみや目のかゆみがつらい花粉症の季節。糖尿病の治療を続けている方の中には、「花粉症の薬は血糖値に影響しないだろうか?」「最近、なぜか血糖コントロールがうまくいかない…」といった不安やお悩みを抱えている方もいらっしゃるかもしれません。
その不調、もしかしたら薬の心配だけが原因ではないかもしれません。実は、あなたが我慢している花粉症のつらい症状そのものが、ストレスや睡眠不足を通じて、知らず知らずのうちに血糖値を乱している可能性があるのです。
この記事では、糖尿病専門医の視点から、花粉症治療薬との安全な付き合い方はもちろん、症状自体が血糖値に与える意外なメカニズムまで詳しく解説します。安心してつらい季節を乗り切るための知識を一緒に確認していきましょう。
糖尿病患者さんが知るべき花粉症治療薬と血糖値の関係
花粉症の季節は、くしゃみや鼻水、目のかゆみといったつらい症状に悩まされますね。
糖尿病の治療を続けていらっしゃる方にとって、花粉症の薬が血糖値に与える影響は、大きな心配事のひとつだと思います。
お薬によっては、血糖コントロールに影響を及ぼすものも確かに存在します。
しかし、お薬の特性を正しく理解し、ご自身の状態に合わせて適切に選択することが重要です。
そうすることで、つらい症状を緩和しながら、安心して血糖管理を続けられます。
ここでは糖尿病専門医の視点から、花粉症のお薬と上手に付き合っていくための大切なポイントを一緒に学んでいきましょう。
ステロイド薬(内服・点鼻・点眼・注射)は血糖値を上げるのか
ステロイド薬は、花粉症による強い炎症を抑える効果が期待できるお薬です。
しかし、糖尿病の方が使用する際には、血糖値への影響を理解しておく必要があります。
ステロイドには、血糖値を上昇させる可能性のある2つの作用があるからです。
-
肝臓での糖新生の促進
体内でエネルギー源となる糖(ブドウ糖)を作り出す働きを活発にします。 -
インスリン抵抗性の増大
血糖値を下げるホルモンであるインスリンの効きを悪くさせます。
ただし、すべてのステロイド薬が同じように血糖値へ影響するわけではありません。
その影響の度合いは、お薬の種類や使い方によって大きく異なります。
| 薬の種類 | 作用の範囲 | 血糖値への影響の可能性 | 主な使用場面と注意点 |
|---|---|---|---|
| 内服薬 | 全身 | 高い | 症状が非常に重い場合に、医師の厳密な管理のもとで短期間使用されることがあります。 |
| 注射 | 全身 | 高い | 効果が長く続くタイプは、血糖値が高い状態も持続しやすいため、特に慎重な判断が必要です。 |
| 点鼻薬 | 鼻の粘膜(局所) | ほとんどない | 鼻に直接作用するため、全身の血流に吸収される量はごくわずかです。用法・用量を守れば、通常は心配ありません。 |
| 点眼薬 | 目の粘膜(局所) | ほとんどない | 目に直接作用するため、全身への影響は非常に小さいと考えられています。 |
このように、点鼻薬や点眼薬は使用した場所に限定して作用するため、血糖値への影響はほとんど心配いりません。
一方で、内服薬や注射は血液を介して全身に作用するため、血糖値を上げる可能性があります。
これらの全身に作用するステロイド薬が必要な場合は、自己判断で使用することは絶対に避けてください。
必ず医師に相談し、血糖値をこまめに測定するなどの対策を一緒に行っていきましょう。
眠気を引き起こす抗ヒスタミン薬と血糖自己管理への影響
花粉症治療の中心となる抗ヒスタミン薬ですが、一部の薬には副作用として眠気を引き起こすものがあります。
この「眠気」が、実は糖尿病の自己管理(セルフケア)に思わぬ影響を及ぼすことがあるため注意が必要です。
特に、古くからある「第一世代抗ヒスタミン薬」は、眠気や集中力低下の副作用が出やすいとされています。
眠気が血糖コントロールに与える影響には、以下のようなものが考えられます。
-
血糖測定やインスリン注射のミス
眠気で注意力が散漫になると、血糖測定やインスリン注射の時間を間違えたり、インスリンの単位を誤ったりする危険性が高まります。 -
低血糖のサインを見逃す
眠気と低血糖の初期症状(だるさ、あくび、生あくびなど)は非常によく似ています。そのため、危険な低血糖のサインに気づくのが遅れ、重症低血糖に至る恐れがあります。これは命に関わることもあるため、特に重要です。 -
日中の活動量の低下
眠気のために日中の活動が億劫になると、運動不足につながります。その結果、食後の血糖値が上昇しやすくなることも考えられます。
幸い、最近では眠気の副作用が大幅に改善された「第二世代抗ヒスタミン薬」が治療の主流です。
糖尿病の方が花粉症の治療を受ける際は、こうした日々の大切な自己管理への影響も考慮し、眠気の少ないお薬を選ぶことが大切です。
お薬を飲んでみて眠気が気になる場合は、我慢せずに主治医や薬剤師に相談してください。
血糖値に影響しにくい花粉症市販薬の選び方
つらい症状をすぐに和らげたい時、ドラッグストアなどで購入できる市販薬は便利な選択肢です。
しかし、糖尿病をお持ちの方が自己判断で市販薬を選ぶ際には、いくつか注意すべき点があります。
最も安全なのは、購入前にかかりつけ医や薬局の薬剤師に相談することですが、ご自身で選ぶ際の目安を知っておくことも大切です。
市販薬を選ぶ際のチェックポイント
-
眠気の少ない「第二世代抗ヒスタミン薬」を選ぶ
パッケージに「眠くなりにくい」と記載のあるものを選びましょう。成分名では「ロラタジン」「フェキソフェナジン塩酸塩」「エピナスチン塩酸塩」などが該当します。 -
血管収縮剤を含む点鼻薬の長期使用は避ける
鼻づまりに速効性のある点鼻薬には、「プソイドエフェドリン塩酸塩」などの血管収縮剤が含まれていることがあります。この成分は交感神経を刺激するため、血圧や血糖値をわずかに上昇させる可能性があります。特に高血圧を合併している方は注意が必要です。長期間の連用は避けましょう。 -
漢方薬の成分を確認する
漢方薬の中には、血糖値に影響を与えうる「甘草(カンゾウ)」という成分を含むものがあります。長期的に服用すると、偽アルドステロン症という副作用で血圧が上昇することもあります。購入の際は成分表示を確認しましょう。
市販薬は手軽ですが、ご自身の糖尿病の状態や、他に服用中のお薬との飲み合わせも考慮する必要があります。
購入の際は、薬剤師に「糖尿病の治療中であること」と「服用中の薬」を必ず伝え、相談しながら選ぶようにしましょう。
糖尿病の飲み薬やインスリンと花粉症治療薬の安全な併用
糖尿病の治療薬を毎日服用したり、インスリン注射をしたりしている方が、さらに花粉症のお薬を飲む場合、「飲み合わせ」はとても重要です。
お薬の組み合わせによっては、互いの効果に影響を与えたり、予期せぬ副作用が出たりすることがあるためです。
安全な併用のためには、必ず医師や薬剤師に相談することが最も大切です。
その際に非常に役立つのが「お薬手帳」です。複数の医療機関にかかる際は、必ずお薬手帳を持参し、現在使用しているすべてのお薬(他の科の薬や市販薬、サプリメントも含む)を正確に伝えましょう。
特に注意したい飲み合わせの例
-
ステロイド内服薬との併用
前述のとおり、ステロイド内服薬は血糖値を上げる作用があるため、血糖降下薬やインスリンの効果を弱めてしまう可能性があります。もし併用が必要な場合は、医師が血糖値の変動を注意深く観察し、糖尿病治療薬の量を一時的に調整することがあります。 -
一部の抗菌薬との併用
花粉症から副鼻腔炎などを合併した場合、抗菌薬が処方されることがあります。一部の抗菌薬は、特定の血糖降下薬(SU薬など)と併用すると、重い低血糖を引き起こすリスクを高めることが知られています。
糖尿病と花粉症、どちらの治療も安全に進めるためには、患者さんご自身と医師、薬剤師がチームとなって情報を共有することが不可欠です。
当院のように糖尿病内科とアレルギー科を標榜しているクリニックでは、両方の病状を総合的に把握できます。
お薬の選択や調整を一元的に管理できるため、より安心して治療に専念していただけます。
どんな些細なことでも、遠慮なくご相談ください。
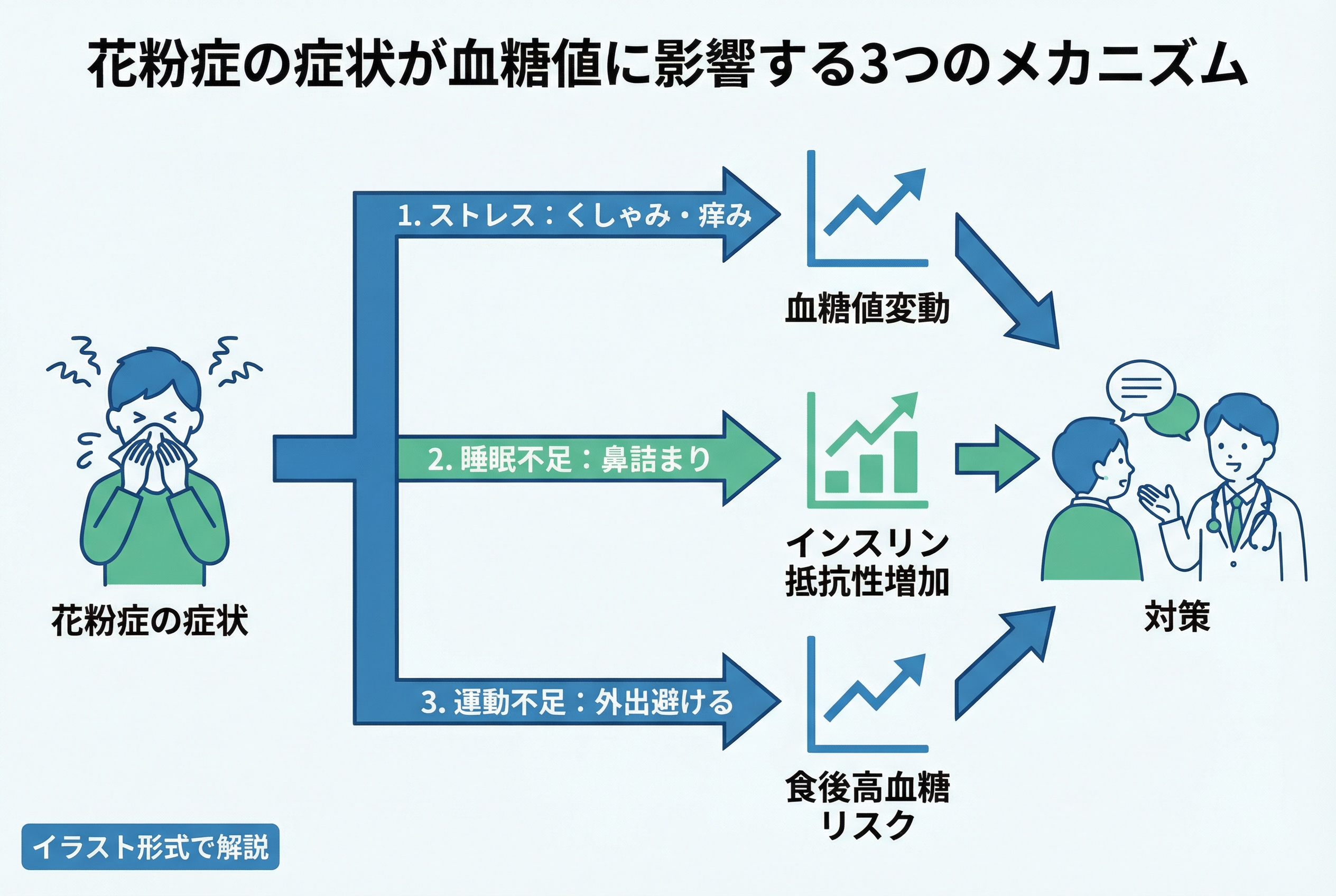
花粉症の症状自体が血糖コントロールを乱す3つのメカニズム
花粉症のお薬だけでなく、実はつらい症状そのものが血糖値を乱す原因になります。
「最近、食事や運動は気をつけているのに、血糖値やHbA1cが思うように改善しない」
そう感じている方は、もしかすると花粉症の症状が隠れた要因かもしれません。
ここでは、花粉症が血糖コントロールに影響を及ぼす3つのメカニズムを解説します。
ご自身の体で何が起きているのかを正しく理解し、一緒に適切な対策を考えていきましょう。
くしゃみや痒みによる「ストレス」と血糖値の変動
ひっきりなしに出るくしゃみや鼻水、目や喉の耐えがたい痒み。
これらは、ご自身が感じている以上に心と体に大きな「ストレス」を与え続けています。
糖尿病の治療において、この持続的なストレスは血糖値を上げる大きな要因となるのです。
私たちの体は、ストレスを感じると対抗するために様々なホルモンを分泌します。
特に「コルチゾール」や「アドレナリン」は、血糖値を上昇させる代表的なホルモンです。
これらのホルモンには、以下のような働きがあります。
-
肝臓での糖新生を促進する
肝臓に蓄えられているグリコーゲンを分解し、血液中にブドウ糖を放出させます。 -
インスリンの働きを弱める(インスリン抵抗性)
血糖値を下げる唯一のホルモンであるインスリンの効きを悪くさせます。
通常、これらの反応は危険から身を守るために一時的に起こるものです。
しかし、花粉症シーズン中は、不快な症状が続く限り体はストレス下に置かれます。
その結果、血糖値を上げるホルモンが分泌され続け、血糖値が高い状態が続きやすくなるのです。
▼ストレスによる血糖値上昇の悪循環
-
花粉症の不快な症状が続く
くしゃみ、鼻水、目のかゆみなどが心身の負担になります。 -
ストレスホルモンが過剰に分泌される
コルチゾールやアドレナリンが常に分泌されている状態になります。 -
血糖値が上昇しやすくなる
肝臓から糖が放出され、インスリンも効きにくくなります。 -
血糖コントロールが悪化する
結果として、日々の血糖値や過去1〜2ヶ月の平均を示すHbA1cが悪化しやすくなります。
このように、花粉症の症状を我慢することは、血糖管理の観点からも避けたいところです。
適切な治療で症状を和らげ、心身のストレスを減らすことが血糖の安定にもつながります。
夜間の鼻詰まりによる「睡眠不足」がインスリン抵抗性を高める
「夜、鼻が詰まって苦しくて、何度も目が覚めてしまう」
このような花粉症による鼻詰まりは、睡眠の質を著しく低下させます。
そして、この「睡眠不足」が血糖コントロールに深刻な影響を与えることがわかっています。
質の高い睡眠がとれないと、自律神経のバランスが崩れます。
体を緊張・興奮させる交感神経が優位な状態が続き、血糖値が下がりにくくなります。
さらに、近年の研究では睡眠不足そのものが「インスリン抵抗性」を高めることが明らかです。
インスリン抵抗性とは、すい臓からインスリンが分泌されても、筋肉や脂肪細胞が血液中のブドウ糖をうまく取り込めなくなる状態です。
つまり、インスリンの効きが悪くなり、血糖値が下がりにくくなることを意味します。
▼睡眠不足が血糖コントロールを乱す仕組み
-
インスリン抵抗性の増大
睡眠不足が続くと、インスリンの効きが悪くなり、食後の血糖値などが上昇しやすくなります。 -
食欲関連ホルモンの乱れ
食欲を高めるホルモン(グレリン)が増加し、食欲を抑えるホルモン(レプチン)が減少します。
その結果、日中に高カロリーなものや甘いものを欲しやすくなる傾向があります。
夜間の鼻詰まりを放置すると、インスリンが効きにくい体質になり、かつ食欲も増してしまいます。
これが、血糖値の上昇や体重増加の悪循環を招く一因となるのです。
外出を避けることによる「運動不足」と食後高血糖のリスク
花粉の飛散が多い日は、どうしても外出が億劫になりますね。
しかし、その結果として生じる「運動不足」は、血糖管理における大きな課題です。
特に、食事のあとの血糖値、いわゆる「食後高血糖」のリスクを高めてしまいます。
運動は、食事で体内に取り込まれたブドウ糖を筋肉で消費し、血糖値を安定させる重要な役割を担います。
しかし、花粉を避けて屋内で過ごす時間が増えると、日常的な活動量が低下します。
その結果、食事で摂った糖が使われずに血液中にあふれ、食後高血糖を招きやすくなるのです。
食後の血糖値が急激に、そして高く上がる状態を繰り返すことは、血管の内壁を傷つけます。
この血管へのダメージの蓄積が、将来的な心筋梗塞や脳梗塞といった重大な合併症につながります。
食後高血糖は、HbA1cの数値だけでは見つけにくいこともあるため、特に注意が必要です。
▼運動不足が食後高血糖を招く流れ
- 花粉を避けるために外出を控える
- 1日の総活動量(歩数など)が大きく減少する
- 筋肉でのブドウ糖の消費量が低下する
- 食事で摂取した糖が血液中に残りやすくなる
- 食後の血糖値が急上昇しやすくなる(食後高血糖)
花粉の飛散が少ない早朝や夜間にウォーキングをしたり、室内でできるスクワットやストレッチを取り入れたりするなど、少しでも活動量を維持する工夫が大切になります。
薬以外の対策から専門医への相談まで 具体的なアクションプラン
つらい花粉症の季節、お薬のことばかり考えて不安になっていませんか。
実は、お薬だけに頼るのではなく、普段の生活を見直すことが、症状緩和と血糖コントロールの両方にとって非常に大切です。
糖尿病の治療は、日々の自己管理(セルフケア)が基本となります。
花粉症対策も同じで、ご自身の工夫次第でつらい季節をより快適に過ごすことができます。
ここでは、食事の工夫から専門的な治療の選択肢、そして私たち医療者との上手な付き合い方まで、具体的な行動計画(アクションプラン)を一緒に確認していきましょう。
糖尿病患者さんが注意すべき食事と生活習慣での花粉症対策
花粉症の症状を和らげるには、アレルギー反応を起こしにくい体づくりが大切です。
その土台となるのが、毎日の食事と生活習慣にほかなりません。
特に糖尿病をお持ちの方は、血糖管理とアレルギー対策を同時に進めることが重要です。
<食事で心がけたい4つのポイント>
-
基本は「糖尿病の食事療法」です
体の免疫機能を正常に保つには、栄養バランスの取れた食事が不可欠です。
主食・主菜・副菜をそろえ、ご自身に合った適正なエネルギー量を守ることが、全ての基本となります。 -
腸内環境を整え、免疫のバランスを保つ
腸は体で最大の免疫器官とも呼ばれています。
ヨーグルトなどの発酵食品や、野菜・きのこ類に豊富な食物繊維を積極的に摂り、腸内環境を整えることは、免疫バランスの安定につながります。 -
アレルギーによる炎症を抑える栄養素を
サバやイワシなどの青魚に多く含まれるEPAやDHAという脂肪酸には、アレルギーによる炎症反応を抑制する働きが期待されています。 -
血糖値を上げ、炎症を招く食品は控える
ジュースやお菓子などの急激に血糖値を上げる食品は、体内でAGEs(終末糖化産物)という老化物質を作り出し、炎症を悪化させる可能性があります。血糖管理のためにも、花粉症対策のためにも控えましょう。
<血糖管理にも役立つ生活習慣チェックリスト>
日々の小さな積み重ねが、花粉シーズンを乗り切る大きな力になります。
ご自身の生活を振り返り、できることから一つずつ実践してみましょう。
□ 外出時の対策
外出する際は、マスクやメガネ、帽子を着用し、花粉が体に入るのを防ぎましょう。
□ 服装の工夫
表面がツルツルした素材の上着は、花粉が付着しにくく、手で払い落としやすいためおすすめです。
□ 帰宅後のケア
家に入る前に衣服の花粉を払い、すぐに着替えてシャワーを浴びましょう。
うがいや鼻うがいは、粘膜に付着した花粉を洗い流すのに有効です。
□ 室内環境の整備
花粉の飛散が多い日の窓開けや布団の外干しは避けましょう。
空気清浄機を活用することも、室内の花粉量を減らす助けになります。
□ 質の高い睡眠
前の章でお話ししたように、睡眠不足はインスリンの効きを悪くします。
夜間の鼻詰まり対策をし、十分な睡眠時間を確保することが血糖安定にもつながります。
体質改善を目指す治療法「舌下免疫療法」は糖尿病でも受けられるか
毎年繰り返すつらい症状にお悩みの方にとって、体質そのものを改善する治療法は大きな希望となります。
「舌下免疫療法(ぜっかめんえきりょうほう)」は、まさにその選択肢の一つです。
この治療は、アレルギーの原因物質(アレルゲン)を少量ずつ、毎日舌の下に含み、長期間かけて体をアレルゲンに慣らしていくことで、アレルギー症状を和らげたり、無くしたりすることを目指す治療法です。
では、糖尿病をお持ちの方がこの治療を受けられるのでしょうか。
結論から言うと、血糖コントロールが良好な状態であれば、治療を受けられる可能性は高いです。
具体的には、合併症予防の目標であるHbA1c(ヘモグロビンエーワンシー)7.0%未満が、治療を開始できるかどうかの重要な目安となります。
HbA1cは過去1〜2ヶ月の血糖値の平均を反映する指標で、この値が落ち着いていることは、体の免疫機能が正常に働きやすい状態であることの証でもあります。
ただし、治療を開始する前には、以下の点を慎重に評価する必要があります。
-
血糖コントロールの状態
血糖値の変動が激しい場合や、重い低血糖を頻繁に起こす場合は、安全性の観点から治療の適応とならないことがあります。 -
重篤な合併症の有無
コントロール不良の気管支喘息や、進行した糖尿病合併症(腎症や網膜症など)がある場合は、治療が難しいと判断されることがあります。 -
副作用への理解
治療の初期には、口の中のかゆみや腫れなどの副作用が出やすいです。
ごくまれにアナフィラキシーという重いアレルギー反応が起こる可能性もゼロではないため、副作用について十分に理解し、万一の際の対処法を確認しておくことが不可欠です。
舌下免疫療法は、効果を実感するまでに時間がかかり、治療期間も3〜5年と長期にわたります。
ご興味のある方は、まずは専門の医療機関で、ご自身の状態が治療に適しているか、じっくり相談することから始めましょう。
糖尿病と花粉症をまとめて相談できるクリニックの選び方
「糖尿病は内科、花粉症は耳鼻科…」と、複数の医療機関に通うのは、時間的にも身体的にも大きな負担ですね。
特に、お薬の飲み合わせや血糖値への影響を考えると、二つの疾患を一つの場所で総合的に診てもらえることが理想です。
ここでは、安心して両方の悩みを相談できるクリニックを選ぶためのポイントをご紹介します。
<かかりつけ医を選ぶための4つのチェックポイント>
-
標榜している診療科
「糖尿病内科」「内分泌内科」と「アレルギー科」の両方を掲げているクリニックは、専門的な視点で両方の疾患を診療できる体制が整っている可能性が高いです。 -
医師の専門性
ウェブサイトなどで、医師が「日本糖尿病学会専門医」や「日本アレルギー学会専門医」といった資格を持っているかを確認しましょう。専門医は、その分野における深い知識と豊富な経験を持っています。 -
総合的な診療能力
糖尿病は全身に影響を及ぼす病気です。
特定の専門分野だけでなく、体全体を総合的に診てくれる「総合内科専門医」などが在籍していると、より安心して相談できます。 -
通いやすさ
治療は何よりも継続が大切です。駅からのアクセスが良い、土日や夜間も診療しているなど、ご自身の生活スタイルに合わせて無理なく通えるクリニックを選びましょう。
糖尿病の専門医がアレルギー診療も行っているクリニックでは、血糖コントロールへの影響を考慮しながら、一人ひとりに合った花粉症治療を提案できる場合があります。
複数の悩みを一つの窓口で相談できる医療機関を、ぜひ上手に活用してください。
かかりつけ医に花粉症の悩みを上手に伝えるべき理由
「花粉症の相談は、耳鼻科や眼科でするもの」と思っていませんか?
もちろんそれも正しい選択肢ですが、まず糖尿病の治療で通院している「かかりつけ医」に相談することには、非常に大きなメリットがあります。
かかりつけ医に相談すべき3つの理由
-
あなたの体の状態を最も深く理解している
かかりつけ医は、あなたの普段のHbA1cの推移や血糖値の変動パターン、合併症の有無、他に飲んでいるお薬、そして生活習慣までを把握しています。
この総合的な情報をもとに、花粉症の薬や症状が血糖値に与える影響を考慮し、より安全と考えられる治療方針を立てやすくなります。 -
薬の飲み合わせを安全に管理できる
糖尿病のお薬と花粉症のお薬の飲み合わせ(相互作用)は、慎重な確認が必要です。
自己判断で市販薬を使うと、予期せぬ副作用や血糖変動を招く恐れがあります。かかりつけ医は、お薬全体の「交通整理」を行い、安全な組み合わせを提案します。 -
最適な専門医への「橋渡し」ができる
もし、より専門的な検査や治療が必要だと判断された場合でも、かかりつけ医はあなたの状態に合った信頼できる専門医(アレルギー科、耳鼻咽喉科など)を紹介できます。
その際、あなたの糖尿病に関する情報を記載した紹介状を用意するため、専門医との連携もスムーズに進みます。
診察の際には、いつから、どんな症状で、どのくらい困っているかを具体的に伝えてください。
遠慮せずに、まずはいつもの先生に「花粉症がつらくて…」と、その一言をお伝えいただくことから始めてみましょう。
私たちはいつでも、あなたの声に耳を傾ける準備ができています。
まとめ
今回は、糖尿病をお持ちの方の花粉症対策について、血糖値への影響という視点から詳しく解説しました。
花粉症のお薬が血糖値に影響を与える可能性があるだけでなく、くしゃみなどのストレスや鼻詰まりによる睡眠不足といった、つらい症状そのものも血糖コントロールを乱す大きな原因になります。
「たかが花粉症」と我慢したり、自己判断で市販薬を選んだりする前に、まずはあなたの体のことを一番よく理解しているかかりつけ医に相談することが何より大切です。専門医に相談することで、血糖コントロールを考慮しながら、つらい症状を和らげるご自身に合った方法を見つけやすくなります。安心して春を乗り切るために、遠慮なくその悩みを伝えてみてください。



